Neue Studie spricht für Remission als Therapieziel beim Prädiabetes
Wissenschaftler aus dem Deutschen Zentrum für Diabetesforschung (DZD) finden Mechanismen, die den Prädiabetes in Remission bringen können.
Prädiabetes ist eine Vorstufe des Typ-2-Diabetes mit einem erhöhten Risiko für Herzinfarkt, Nieren- und Augenerkrankungen und verschiedene Krebsarten. In Deutschland ist keine medikamentöse Therapie für den Prädiabetes zugelassen. Eine Prädiabetes Remission schützt vor Typ-2-Diabetes und ist langfristig mit besserer Nieren- und Gefäßfunktion verbunden, wie die Forschenden in der Fachzeitschrift The Lancet Diabetes & Endocrinology berichten.
Menschen mit Typ-2-Diabetes haben ein erhöhtes Risiko für Nierenerkrankungen, Herzinfarkt oder Schlaganfall und sind einer höheren Sterblichkeit ausgesetzt. Bis vor einigen Jahren galt der Typ-2-Diabetes als irreversible Krankheit. Mittlerweile ist bekannt, dass Typ-2-Diabetes durch eine starke Gewichtsreduktion bei einem Teil der Betroffenen in einen Zustand der Remission gebracht werden kann, die allerdings selten von Dauer ist: Die meisten Patientinnen und Patienten entwickeln nach fünf Jahren erneut einen Typ-2-Diabetes.
Vorstufe des Typ-2-Diabetes rückgängig machen
„Wir haben uns daher das Ziel gesetzt, schon früher zu starten und zu untersuchen, ob es möglich ist, bereits in der Vorstufe des Typ-2-Diabetes, dem Prädiabetes, vorbeugend tätig zu werden und diesen rückgängig zu machen“, erläutert Seniorautor Prof. Dr. Andreas Birkenfeld, Ärztlicher Direktor der Medizinischen Klinik IV des Universitätsklinikums Tübingen und Leiter des Instituts für Diabetesforschung und Metabolische Erkrankungen des Helmholtz Munich an der Universität Tübingen. Für die Patienten mit Prädiabetes wäre dies von großer Bedeutung, da sie auch ein erhöhtes Risiko für Komplikationen an Herz, Nieren und Augen aufweisen.
Doch welche Mechanismen führen zur Remission bei Prädiabetes? Das untersuchten DZD-Wissenschaftler vom Institut für Diabetesforschung und Metabolische Erkrankungen (IDM) von Helmholtz Munich in Tübingen und der Klinik für Diabetologie, Endokrinologie und Nephrologie am Universitätsklinikum Tübingen in einer Post-hoc-Analyse von Teilnehmenden mit Prädiabetes aus der Prediabetes Lifestyle Intervention Study (PLIS).
Randomisiert-kontrollierte Multicenter-Studie
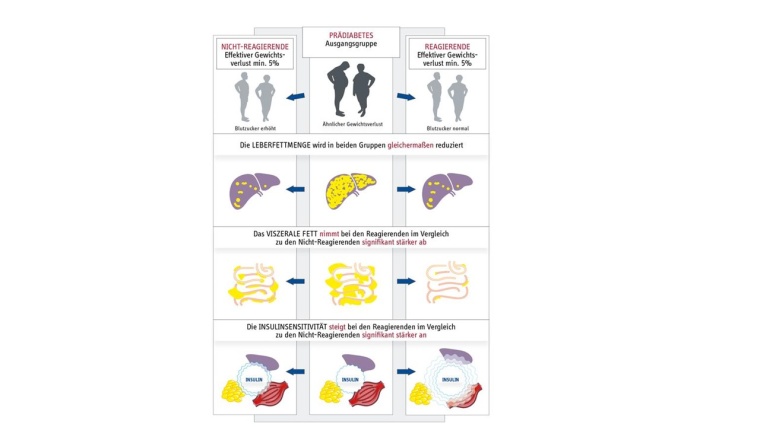
Im Rahmen dieser randomisiert-kontrollierten Multicenter-Studie des DZD hatten 1.105 Prädiabetes-Patientinnen und Patienten über ein Jahr an einer Lebensstilintervention, bestehend aus gesunder Ernährung und mehr körperlicher Bewegung teilgenommen. Die Forschenden werteten die 298 Teilnehmerinnen und Teilnehmer aus, die im Rahmen dieser Intervention mindestens fünf Prozent an Gewicht abgenommen hatten. Als Responder galten Teilnehmende, bei denen sich Nüchternblutzucker, 2-Stunden-Glukose und HbA1c-Wert innerhalb der zwölf Monate normalisiert hatten, also in Remission gegangen waren. Diejenigen, die trotz des Gewichtsverlusts keine Remission erreichten und weiterhin einen Prädiabetes hatten, galten als Non-Responder.
Entgegen ersten Vermutungen der Forschenden war es nicht der Gewichtsverlust, der die Menschen unterschied, die in Remission gingen und diejenigen, die nicht in Remission gingen, denn es gab zwischen den Respondern und Non-Respondern keinen Unterschied in der relativen Gewichtsabnahme. Jedoch zeichneten sich diejenigen, die eine Remission erreicht hatten, dadurch aus, dass sie stärker ihre Insulinsensitivität verbessern konnten als die Non-Responder. Anders ausgedrückt konnten sie ihre Empfindlichkeit gegenüber dem blutzuckersenkenden Hormon Insulin deutlich stärker steigern als die Non-Responder. Die Menge des ausgeschütteten Insulins blieb indes in beiden Gruppen unverändert. Dies stellt einen wichtigen Unterschied zur Remission von Typ-2-Diabetes dar, die insbesondere durch eine Verbesserung der Insulinausschüttung vermittelt wird.
Reduktion des viszeralen Bauchfetts könnte zur Remission bei Prädiabetes beitragen
Um herauszufinden, weshalb sich die Insulinsensitivität bei den Respondern stärker verbessert hatte, suchten die Forschenden nach weiteren Unterschieden zwischen den beiden Gruppen – und wurden in der Körpermitte fündig: Die Responder hatten trotz gleicher Gewichtsabnahme mehr viszerales Bauchfett abgebaut als die Non-Responder. Viszerales Bauchfett liegt direkt in der Bauchhöhle und umgibt den Darm. Es kann die Insulinsensitivität beeinflussen, unter anderem durch eine Entzündungsreaktion im Fettgewebe.
Die Teilnehmenden, die in Remission gingen, hatten tatsächlich auch weniger Entzündungsproteine im Blut. „Da Responder insbesondere eine Verringerung des viszeralen Bauchfetts aufwiesen, ist es wichtig, in Zukunft die Faktoren zu identifizieren, die den Verlust des viszeralen Bauchfetts begünstigen“, betont Arvid Sandforth, einer der beiden Erstautoren. Bei der Reduktion des Leberfetts dagegen – ebenfalls ein wichtiger Risikofaktor für die Entwicklung von Diabetes – gab es überraschenderweise keine Unterschiede zwischen den beiden Gruppen.
Die Teilnehmenden, die eine Remission erreicht hatten, wiesen noch zwei Jahre nach Ende der Lebensstilintervention ein um 73 Prozent reduziertes Risiko auf, einen Typ-2-Diabetes zu entwickeln. Außerdem zeigten sie reduzierte Marker der Nierenschädigung und einen besseren Zustand ihrer Blutgefäße. Die Teilnehmenden an der PLIS Studie werden überdies von den Wissenschaftlern und Wissenschaftlerinnen weiter beobachtet, um zu erfassen, wie lange sich dieser Vorteil in Zukunft fortsetzt.
Remission als neues Therapieziel
Aktuell besteht die Behandlung des Prädiabetes in einer Gewichtsreduktion und Verbesserung des Lebensstils, um den Ausbruch des Typ-2-Diabetes hinauszuzögern – allerdings ohne, dass glukosebasierte Zielwerte zur Verfügung stehen, an denen sich der Behandlungsprozess orientieren könnte. Diese Lücke schließt die neue Analyse des DZD: „Basierend auf den neuen Daten sollte die Remission das neue Therapieziel bei Menschen mit Prädiabetes sein. Dies hat das Potenzial, die Behandlungspraxis zu verändern und die Komplikationsrate für unsere Patientinnen und Patienten zu minimieren“, sagt Co-Erstautor Prof. Dr. Reiner Jumpertz-von Schwartzenberg.
Von einer Remission bei Prädiabetes ist der Studie zufolge auszugehen, wenn der Nüchternblutzucker unter 100mg/dl (5,6 mmol/l), die 2-Stunden-Glukose unter 140mg/dl (7,8 mmol/l) und der HbA1c-Wert unter 5,7 Prozent sinkt. Die Wahrscheinlichkeit einer Remission steigt den neuen Ergebnissen zufolge, je mehr das Körpergewicht gesenkt wird und der Bauchumfang zumindest um etwa 4 cm bei Frauen und ca. 7 cm bei Männern reduziert werden. Daran könnten sich ärztliches Personal und Patientinnen bzw. Patienten nun orientieren, so die Forschenden. Im weiteren Verlauf wollen sie untersuchen, ob diese Strategie kostensparend ist, um auch die Unterstützung der Kostenträger für eine entsprechende Therapie zu gewährleisten.