Medizin, Management, Monetik, Macht, Moral
Leadership-Pentagon im Gesundheitswesen

Die grassierende Pandemie lässt sich gleichsam als Weckruf und Plädoyer für ein leistungsfähiges, ökonomisches und versorgungsgerechtes Gesundheitswesen interpretieren. Im hier verstandenen Sinne implizieren Gesundheit und Krankheit aber weitaus mehr als eine wirtschaftliche, ausreichende, notwendige und zweckmäßige WANZ-Versorgung (wirtschaftlich, ausreichend, notwendig und zweckmäßig). Vielmehr müssen gleich fünf zentrale Gestaltungsimperative harmonisiert werden, um die Gesundheit im Spannungsfeld von Markt- und Versorgungsauftrag zukunftssicher zu positionieren.
Gesundheit und Krankheit verhalten sich wie kommunizierende Röhren – zumal beide Begrifflichkeiten im Laufe der Zeit höchst unterschiedlich konnotiert und interpretiert wurden. Dementsprechend unterliegen auch die Anforderungen an Krankheits- und Gesundheitsdienstleister dem Wandel der Zeit bzw. werden unterschiedlich priorisiert. Standen früher die Akutversorgung, Intensivmedizin und die Lebensrettung im Vordergrund, so werden diese künftig um einen holistischen Präventionsgedanken – die Erhaltung allgemeiner Lebensqualität oder dem Streben nach Glückseligkeit im Sinne psychosozialer Gesundheit – arrondiert. Bisweilen ist gar eine Überfrachtung des Gesundheitswesens zu konstatieren, das bewusst kein „Krankheitswesen“ sein soll und will.
Dagegen ist der Begriff des Krankenhauses omnipräsent, weil er die Versorgung kranker und dekompensierter Patienten akzentuiert, ohne dabei das Streben nach ganzheitlicher Gesundheit, Lebensqualität und Glück explizit auf die Agenda zu setzen. Der Reparaturbetrieb Krankenhaus steht stellvertretend für eine Philosophie einer direkten Ad-hoc-Intervention ganz im Sinne der sequenziellen PDCA-Logik: Plan, Do, Check, Act. Oder anders formuliert: Potentielle letale Symptome werden professionell „bekämpft“, ohne dass präventiv die Ursachen von Krankheit und Gesundheit ausreichend gewürdigt werden.
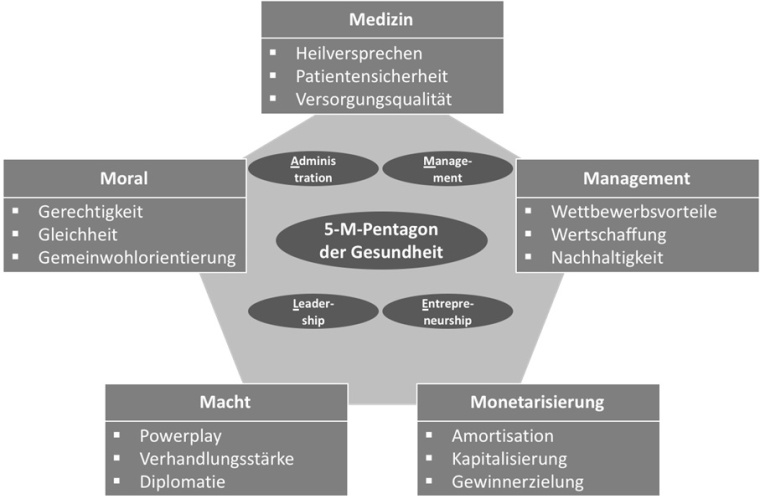
Mit der Präzisionsmedizin wird diesbezüglich ein Paradigmenwechsel eingeleitet, um auf Big-Data- und KI-Basis valide Einzelfallprognosen über Krankheits-, Kosten-, Therapie-, aber auch Gesundheitsverläufe abgeben zu können. Einhergehend mit dem Segen einer digitalisierten Hochleistungsmedizin im MINT-Format (Mathematik, Informatik, Naturwissenschaft, Technik) bedarf diese einer Verortung im Systemgeflecht vier relevanter Steuerungsvektoren: Management, Monetik, Macht, Moral, sodass zusammen mit der Medizin ein Leadership-Pentagon der Gesundheit entsteht.
Leadership-Pentagon der Gesundheit
Das Gesundheitswesen verkörpert ein multivektorielles System der Führung, weil es multi-paradigmatischen Strömungen unterliegt, die Gegenstand des Leadership-Pentagons sind. Eine Gesundheitslandkarte 20.30 verlangt mehr denn je nach Führung und Entrepreneurship, weil Administration und Management selbst in ihrer solidesten Provenienz kein Ersatz für innovative Visionen, Strategien und Geschäftsmodelle im Kontext unsteter VUKA-Umwelten (volatil, unsicher, komplex und ambivalent) sein können. Erweisen sich diese als volatil, unsicher, komplex und ambiguitär, dann macht eine Verstetigung historischer Best Practices durch Administration und Management oft keinen Sinn.
Auf den Punkt gebracht, steht das Gesundheitswesen vor tektonischen Verschiebungen, die sich kaum mittels konservativer More-of-the-Same-Ansätzen meistern lassen. Das Leadership-Pentagon versucht, diesem Anspruch Rechnung zu tragen: Medizin, Management, Monetik, Macht und Moral bilden die Säulen einer Gesundheitswirtschaft, die weder realitätsferne Heilsversprechen abgeben, noch in das Fadenkreuz machtpolitischer Interessen fernab moralischer Leitplanken und ethischer Imperative werden gelangen dürfen. Eben weil die Gesundheitswirtschaft systemrelevant ist, hilft die Synthese von Kapital, Kreativität und Kompetenz oft eher weiter als naiver Altruismus im Antlitz von „gut gemeint, aber schlecht gemacht“.
Medizin-Imperative: Die rasanten Fortschritte der Hochleistungsmedizin eröffnen bahnbrechende Heil- und Therapiechancen im engen Dialog mit der digitalen Transformation und damit assoziierter Themenfelder. Die drängenden Fragen dabei: Wie soll der medizinische Fortschritt finanziert werden? Welche Investments erzeugen einen maximalen Return-on-Health und welche sind Ausdruck einer wertvernichtenden Technologievergoldung? Wie lässt sich der medizinische Fortschritt versorgungsgerecht allokieren, ohne dass bei den Investoren der Eindruck hoheitlicher Zwangsregulierung entsteht?
Die Beantwortung dieser Fragen ist dabei kaum ohne expliziten Managementbezug möglich – stehen immer Fragen eines wert- und nutzenstiftenden Ressourcenmanagements im Vordergrund. Mit der Etablierung der Hybriddisziplin des Medizincontrollings wird die Losung einer Ressourcen-effizienten, aber patientenzentrierten Versorgung verfolgt, um keine Oasen der Verschwendung und Vergeudung entstehen zu lassen.
Management-Imperative: Management und Medizin bilden seit geraumer Zeit ein Tandem, wie Publikationen, Konferenzen und Studiengänge zum Medizinmanagement belegen. Zur Vermeidung von Unprofessionalität, Ressourcenvergeudung und Fehlinvestitionen haben viele Institutionen im Gesundheitswesen die Relevanz des Managements explizit anerkannt, weshalb Medizin, Pflege und Verwaltung verstärkt aus einer Managementperspektive betrachtet werden. Der Regelkreis aus Planung, Entscheidung, Durchsetzung und Kontrolle – der weitgehend der angelsächsischen PDCA-Logik (Plan-Do-Check-Act) entspricht – ist nicht nur gelebte Norm in vielen Krankenhäusern, sondern hat fast schon den Charakter einer Standard Operation Procedure.
Darin besteht allerdings die Gefahr einer methodischen Paralyse durch Analyse, wenn Management eine Tool-basierte Dokumentationsflut zur Folge hat, ohne dass eine substanzielle Entscheidungsoptimierung erreicht wird. Medizin ohne Management führt allerdings in einen Zustand der ressourcenstrategischen Orientierungslosigkeit, wenn Investments zum Wunschkonzert werden oder Kosten-/Nutzenüberlegungen ausgeblendet werden. Administration und Management in Verbindung mit Leadership und Entrepreneurship können entscheidend dazu beitragen, dass ein hoher Return-on-Healthcare erzielt werden kann, weil die Medizin eine ökonomische Orientierung erhält.
Monetik-Imperative: Die Finanzierung des Gesundheitswesens auf der Makro-, Meso- und Mikroebene zählt zu den drängendsten Problemen anspruchsinflationärer „Demografie-Gesellschaften“. Die Generation der Baby-Boomer als Motor des wirtschaftlichen Aufstiegs erwartet Spitzenversorgung im Vollkaskomodus. Coffee-2-Go, Service-2-Go oder auch Health-2-Go sind Ausdruck und Kulminationspunkt einer Convenience-Orientierung, die Medizin, Pflege und Versorgung zur Dienstleistung werden lassen. An dieser Stelle wirft sich die Frage auf, ob künftig eine Versorgungs- oder Zielgruppenmedizin „prosperiert“ und wer diese wie finanziert.
Schon heute steht die Architektur der Renten- und Versorgungssysteme oben auf der Agenda der Gesundheits- und Sozialpolitik, weil der demografische Wandel klaffende Finanzierungslücken entstehen lässt. Diese sind auch im Mikrokosmus des Individuums evident, weshalb sich die Frage stellt, ob man sich „Alter und Krankheit“ künftig überhaupt leisten kann. Fakt ist, dass die konventionellen Ansätze der Gesundheitsfinanzierung zwar nicht „begraben“ werden müssen, aber einer grundlegenden Reformierung, Revitalisierung und Revision bedürfen, um nicht in die Stasis-Falle der Pfadabhängigkeit laufen.
Macht-Imperative: Hierbei handelt es sich um eine „verkannte, verbannte und verbrannte“ Dimension im Gesundheitswesen, die dieses im Licht der situationsopportunistischen Interessendurchsetzung positioniert. Das Gesundheitswesen funktioniert aufgrund der hohen Regulierungsdichte in weiten Teilen nach den Prinzipien der Nicht-Markt-Steuerung, wie die hohe Relevanz des Political Impact Managements (PIM) zeigt. Hier steht die Durchsetzung ökonomischer und versorgungsrelevanter Interessen über den Weg des Non-Market-Mix im Vordergrund. Dieser reflektiert in Analogie zu den 4 P des Marketing-Mix das Spektrum aller Maßnahmen und Initiativen, um eine machtpolitisch induzierte Interessendurchsetzung gegenüber multiplen Anspruchsgruppen zu erreichen.
Zudem spielt der Macht-, Status- und Anerkennungsfaktor in der Expertenorganisation Krankenhaus eine wichtige Rolle, weil die dort wirkenden Chefärzte nicht selten als Alphatiere in Erscheinung treten, indem sie „mit der Macht gehen“ oder diese selbst als probates Mittel der Eigenvorteilsorientierung einsetzen. Gleiches gilt für die Leitungsorgane großer Gesundheitsorganisationen, die Teil einer machtpolitischen Interessenlandschaft sind. Der Machtfaktor soll an dieser Stelle nicht negativ bewertet werden, sondern ist Kalkül und
erklärende Variable bei der Entscheidungsfindung im Gesundheitswesen. Ohne Machteinsatz keine Entscheidungsfindung, keine Projektrealisation und keine Ergebnisorientierung. Der Machtfaktor bedarf aber einer steten Kanalisierung und Kontrolle durch professionelle Governance-Systeme.
Moral-Imperative: Die Gesundheitswirtschaft „produziert“ keine profanen Marktprodukte, sondern lässt in Ko-Produktion mit dem Patienten komplexe Vertrauensdienstleistungen mit teilweise lebensrettenden Problemlösungspotential entstehen. Dabei findet der Leistungserstellungsprozess unter oft informationsasymmetrischen Bedingungen statt, die Patienten qua Laienstatus wissensseitig benachteiligen. Dementsprechend groß ist die Gefahr, dass eine unmoralische Angebots- und Leistungspolitik ein Versorgungsoptimum aus Sicht des Patienten konterkariert. Diesem wird unter Umständen zu wenig, die falsche oder auch überschießende Versorgung angeboten, um einseitig den Nutzen für den Anbieter zu erhöhen.
Auch stellt sich zwangsläufig die Frage nach den Grenzen der Zielgruppenmedizin, die womöglich zur Diskriminierung bzw. Marginalisierung unattraktiver Statusgruppen, Diagnosen oder Therapien führt. Oder anders formuliert: Es wird dasjenige angeboten, was „Geld, Anerkennung und Prestige bringt“, und dasjenige diskreditiert, „was stört, Aufwand erzeugt oder einfach nur lästig ist“. Ein Rosinenpicken dieser Art ist dabei ebenso unmoralisch wie der ostentative Machteinsatz aus einer Position der monopolartigen Verhandlungsstärke. Bei der Moral im Gesundheitswesen handelt es sich um eine normative Kultur- und Verhaltensgröße, die eine hohe Rückkopplung zu den restlichen 4 M aufweist, weil Medizin, Management, Monetik und Macht im Gesundheitswesen ohne eine verhaltens- und handlungsleitende Moral kaum vorstellbar sind.
Autor
Prof. Dr. Christoph Rasche, Universität Potsdam
Weitere interessante Beiträge finden Sie in der aktuellen Sonderausgabe M&K kompakt "Medizin, Management, Möglichkeiten" 10/2021
Meist gelesen

Ein Brief an die Zukunft: Stefan Drägers Vision vom Krankenhaus der Zukunft
Stefan Drägers Brief an das Krankenhaus der Zukunft und über die Vision seiner Familie.

Pro Care 2026 zeigt innovative Versorgungslösungen aus der Hauswirtschaft
Pflegequalität entsteht nicht nur am Pflegebett, sondern in allen Bereichen des Alltags, die das Leben in einer Einrichtung prägen.

Von der Planung in die Praxis: IS-H-Ablöse in sicheren Händen
Meierhofer zeigt, wie moderne Lösungen für Patientenmanagement und Abrechnung technologisch überzeugen und im Krankenhausalltag funktionieren.

Richtiges Händewaschen: Die Temperatur ist nicht entscheidend
Welchen Einfluss hat die Wassertemperatur, die Waschdauer und die Wassermenge auf das Händewaschen? Zwei Studien der Medizinischen Universität Wien zeigen überraschende Ergebnisse.

Pro Care 2026 - Die Fachmesse für Kliniken und Pflegeeinrichtungen
Pro Care: vom 10.–11. Februar 2026 auf dem Messegelände Hannover: Erleben Sie Digitalisierung, Lösungsansätze zur Entlastung und für die Zukunft der Pflege.









