Sanitäranlagen – die Büchse der Pandora?
Im Krankenhaus sollen Krankheiten geheilt werden. Trotzdem kommt es zur Übertragung von resistenten Krankheitserregern. Eine mögliche Quelle sind Sanitäranlagen.
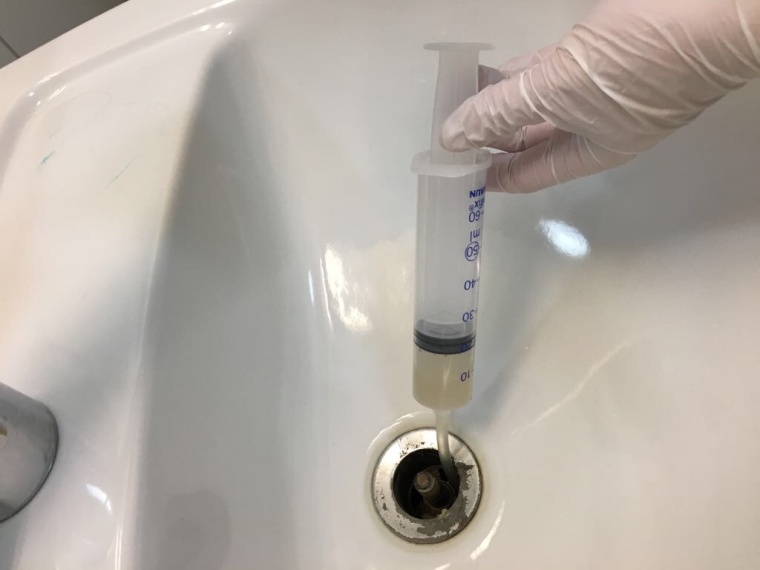
Fast jeder von uns wurde schon einmal mit Antibiotika behandelt, hat auch den Beipackzettel gelesen und zur Kenntnis genommen, dass Restbestände der Substanzen nicht über das Abwasser entsorgt werden dürfen. Und jeder hat sich daran gehalten. Das stimmt aber nicht so ganz, wenn man sich überlegt, was mit den eingenommenen Antibiotika im Körper passiert. Die Substanzen werden nämlich bei bestimmungsgemäßer Nutzung zumeist völlig unverändert über den Urin und Stuhl ausgeschieden und gelangen dann doch - ins Abwasser.
Der Weg eines jeden Antibiotikums: Vom Patienten in den Abfluss
Eine kürzlich veröffentlichte Studie der Universität Bonn zeigte, dass in Krankenhäusern auf Stationen mit hohem Antibiotikaverbrauch in den Abflüssen von Toiletten, Duschen und Waschbecken durchaus Antibiotikakonzentrationen vorliegen können, die das Wachstum von empfindlichen Bakterien hemmen. Auch 24 Stunden nach dem Spülen der Toilette waren in 9 von 24 Toiletten verschiedenste Substanzen wieder, allerdings in geringerer Konzentration, nachweisbar. Vermutlich sind diese Antibiotika in den bakteriellen Biofilmen, die sich in den Bereichen der Abflüsse bilden, gebunden und werden nach dem Spülvorgang wieder freigesetzt (Voigt et al., 2019). Die Biofilme entstehen in Bereichen, die bei der Reinigung nicht mehr erreicht werden, bestehen aus Bakterien und von Bakterien gebildeten Polymeren (Polysacchariden, DNA und seltener auch Polypeptiden) und sind jedem, der einmal einen verstopften Waschbeckenabfluss „operativ“ saniert hat, bestens bekannt. Sind nun auch Abflüsse von Stationen mit einem hohen Antibiotikaverbrauch stärker mit multiresistenten Bakterien besiedelt als jene, die einen niedrigen Antibiotikaverbrauch besitzen?
Um diese Frage zu beantworten, wurden drei Stationen ausgewählt, eine psychosomatische Station mit traditionell niedrigem Antibiotikaverbrauch, eine Station einer neurologischen Rehabilitationsklinik und drittens eine hämatologisch-onkologische Station, die beiden letzteren Stationen gehören zu Fachrichtungen mit einem sehr hohen Antibiotikaeinsatz. Auf allen Stationen wurden in den Abflüssen die Antibiotikakonzentrationen gemessen und das Vorkommen von Antibiotika-resistenten Bakterien untersucht. Dazu wurden die Proben auf Antibiotika-haltigen Agarplatten ausplattiert und alle Kolonien, die hier wachsen konnten, auf Antibiotika-Resistenz getestet (für die Methoden siehe Müller et al., 2018). Die Resultate wurden aus krankenhaushygienischer Sicht beurteilt. Dabei wurde ein besonderer Schwerpunkt auf multiresistente Erreger nach der Definition der KRINKO (3MRGN, Gram-negative Bakterien mit Resistenz gegen drei klinisch relevante Antibiotikagruppen (d. h. Drittgenerations-Cephalosporine, Chinolone und das Betalaktam Piperacillin) und 4MRGN, die zusätzlich noch eine Resistenz gegen Carbapeneme zeigen oder ein Carbapenemasegen enthalten) gelegt, da Bakterien mit Resistenz gegen mehrere Antibiotika besonders schwer zu behandeln sind. Hierbei muss beachtet werden, dass 4MRGN und Carbapenemasebildner in der Normalbevölkerung nur in Ausnahmefällen (i. e. nach Krankenhausaufenthalten im Ausland) also sehr selten isoliert werden. Wenn ein Patient mit diesen Bakterien besiedelt ist, muss er streng isoliert werden und zur Behandlung von Infektionen mit diesen Bakterien können nur wenige Reserveantibiotika eingesetzt werden, dazu gehört das Polypeptid Colistin. 3MRGN sind schon etwas häufiger und schon 2012 waren ca. 6 % der deutschen Bevölkerung mit ESBL-Stämmen besiedelt, das sind Stämme, die lediglich eine „Extended Spectrum Beta-Lactamase“ bilden, ein Enzym, das Drittgenerations-Cephalosporine spaltet (Idelevich et al., 2016).
Abflüsse können multi-resistente Bakterien beherbergen
Es zeigte sich, dass – während auf der psychosomatischen Station keine Antibiotikareste in den Abflüssen gefunden wurden – potentiell selektive Antibiotikakonzentrationen auf den beiden anderen Stationen vorlagen: Piperacillin, Meropenem und Ciprofloxacin wurden auf der Rehabilitationsstation gefunden und Ciprofloxacin und Trimethoprim auf der hämatologisch-onkologischen Station. Von allen Stationen konnten zwar resistente Bakterien isoliert werden, aber auf der psychosomatischen Station handelte es sich lediglich um einen 3MRGN sowie sieben ESBL-Stämme. Drei Stämme waren gegen Colistin resistent, zu ihnen gehörte ein ESBL-Bildner. Im Gegensatz dazu war die Ausbeute auf den beiden anderen Stationen wesentlich höher: Von der Rehabilitationsstation wurden zwei 4MRGN (Pseudomonas aeruginosa und Klebsiella pneumoniae), sieben 3MRGN und vier ESBL-Bildner isoliert; fünf Stämme (darunter ein ESBL-Bildner) wiesen zudem eine Resistenz gegen das Reserveantibiotikum Colistin auf. Auf der hämatologisch-onkologischen Station konnten neun 4MRGN (P. aeruginosa, Enterobacter cloacae cplx.), zehn 3MRGN und sechs ESBL-Stämme nachgewiesen werden. Zehn 3MRGN Stämme (E. cloacae cplx.) waren Colistin-resistent.
Auf dieser Station bestätigte sich auch, dass sogar nach einer Spülung einer Toilette mit 15 l Wasser 24 h später wieder Antibiotika im Toilettenabwasser nachweisbar waren. Auch ergab eine Beprobung der Biofilme eine höhere Ausbeute an resistenten Bakterien als die Probenahme vom Wasser der Abflüsse. Eine weitergehende Charakterisierung der isolierten hochresistenten P. aeruginosa und E. cloacae cplx Stämme zeigte, dass beide Arten zu jeweils einem Klon gehörten, d. h. miteinander verwandt waren. Besonders ein ST823 P. aeruginosa-Stamm war schon früher in dem Abwasser der Station nachgewiesen worden, was darauf hinweist, dass der Klon einmal eingetragen wurde und die Abflüsse dann dauerhaft besiedelt hat.
Fazit: Maßnahmen und Forschungsbedarf
Zusammenfassend gilt folgendes: Antibiotika kommen in selektiven Konzentrationen in den Siphons der Abflüsse der Sanitäranlagen also am Beginn der Abwässerkanäle des Krankenhauses vor und begünstigen dort das Überleben von resistenten Bakterien, die anscheinend stabile Populationen ausbilden können. Die Bakterien selber produzieren diese Biofilme, die die vom Patienten ausgeschiedenen Antibiotika speichern. Sie dienen als Reservoir für diese Substanzen und geben diese an das stehende Wasser in den Siphons wieder ab. Es ist auch bekannt, dass die Bildung eines Biofilms Bakterien vor der Wirkung von Antibiotika schützen kann. Um einer Kolonisierung von Patienten mit diesen Bakterien vorzubeugen, gibt es einfache Maßnahmen. Dazu gehören z. B. das Schließen des Toilettendeckels beim Abspülen, ein Verzicht auf die Verkleinerung von Spülvolumina der WCs aus Umweltschutzgründen sowie eine gewissenhafte Reinigung und Desinfektion der Abflüsse. Dabei sollten auch die nicht direkt sichtbaren Regionen nach Möglichkeit einbezogen werden. Die Abflüsse sollten ferner so beschaffen sein, dass eine gewissenhafte Reinigung geschehen kann und dass der Patient keinen direkten Kontakt zu den Biofilmen z.B. im Ablauf der Dusche hat. So sollte darauf geachtet werden, dass der Duschablauf nicht durch Haare verstopft wird und durch den Rückstau überläuft. Zusammenfassend besteht hier ein Forschungsbedarf zur Entwicklung von Strategien, die die Besiedelung der Siphons mit resistenten Bakterien und das Risiko für den Patienten dauerhaft minimieren.
Die hier kurz dargestellte Studie ist erschienen unter:
Sib E, Voigt AM, Wilbring G, Schreiber C, Faerber HA, Skutlarek D, Parcina M, Mahn R, Wolf D, Brossart P, Geiser F, Engelhart S, Exner M, Bierbaum G, Schmithausen RM. Antibiotic resistant bacteria and resistance genes in biofilms in clinical wastewater networks. Int J Hyg Environ Health. 2019, 222(4):655-662. doi: 10.1016/j.ijheh.2019.03.006.
Autoren: Esther Sib, Alexander Voigt, Harald Färber, Ricarda Schmithausen, Institut für Hygiene und Öffentliche Gesundheit, und Gabriele Bierbaum, Institut für Medizinische Mikrobiologie, Immunologie und Parasitologie, Medizinische Fakultät Universitätsklinikum Bonn