Das Antiphospholipidsyndrom: Definition und Diagnose
04.09.2014 -
Das Antiphospholipidsyndrom: Definition und Diagnose. Das Antiphospholipidsyndrom (APS) ist eine „interdisziplinäre Erkrankung“ zwischen Rheumatologie und Hämostaseologie.
Auf beiden Gebieten wurden in den letzten Jahren neue Erkenntnisse zur Klinik, Prognose und den labordiagnostischen Möglichkeiten gewonnen.
Die Klassifikationskriterien der Erkrankung wurden dabei zunehmend komplexer, und es gibt inzwischen eine Vielzahl an möglichen Laborparametern, die eine mehr oder minder ausgeprägte diagnostische und prognostische Aussagekraft besitzen.
Vor genau 10 Jahren wurde der Zusammenhang zwischen Lupus Antikoagulans (LA) bzw. Anti-Cardiolipin- Antikörpern (aCL) und thromboembolischen Komplikationen durch Harris und Hughes mit dem Begriff „Antiphospholipidsyndrom“ (APS) beschrieben.
Dieses charakterisiert Patienten mit (zumeist rezidivierenden) venösen oder arteriellen Thrombosen und/oder häufigen Aborten bei gleichzeitigem Nachweis von Anti-Phospholipid-Antikörpern (LA und/oder aCL und/oder b2 GPI) über mehr als 12 Wochen.
Es wird weiter unterschieden zwischen dem primären („idiopathischen“) und dem sekundären APS, bei dem eine Autoimmunerkrankung, wie z.B. SLE, als Primärerkrankung vorliegt.
Klassifikationskriterien des Antiphospholipid-Syndroms (Revidierte Sapporo-Kriterien)
Ein APS liegt vor, wenn sowohl eines der folgenden klinischen als auch labordiagnostischen Kriterien erfüllt ist.
Klinische Kriterien:
1. Thromboembolien: Eine oder mehrere Episoden einer bestätigten arteriellen oder venösen Thrombose jedweder Lokalisation.
2. Schwangerschaftskomplikationen/ Fehlgeburten: a) Ein oder mehrere unerklärbare fetale Todesfälle nach der 10. SSW mit normaler fetaler Morphologie.
b) Eine oder mehrere Frühgeburten vor der 34. SSW bei Frauen mit schwerer Präeklampsie, Eklampsie, HELLP-Syndrom oder schwerer Plazentainsuffizienz.
c) Drei oder mehrere Spontanaborte vor der 10. SSW, bei denen anatomische, hormonale und chromosomale Störungen ausgeschlossen sind.
Labordiagnostische Kriterien:
1. Lupus Antikoagulans im Plasma über mehr als 12 Wochen (Nachweis entsprechend der ISTH Leitlinien [3]).
2. Anticardiolipin-Antikörper (IgG und/oder IgM) in Serum oder Plasma mit mittlerem bis hohem Titer über mehr als 12 Wochen, gemessen mit standardisiertem ELISA.
3. Anti-2 Glycoprotein I Antikörper (IgG und /oder IgM) in Serum oder Plasma über mehr als 12 Wochen, gemessen mit standardisiertem ELISA.
Diagnostisch wertvolle Laborparameter
Die Ergebnisse von zwei Metaanalysen aus 33 bzw. 37 Studien mit insgesamt über 9.000 Patienten zeigen, dass der Nachweis eines Lupus Antikoagulans nach wie vor der stärkste Prädiktor für das (wiederholte) Auftreten einer Thrombose ist.
In den letzten Jahren trat außerdem das zunächst als „Cardiolipin-Cofaktor“ bezeichnete 2 Glycoprotein I (2GP I) als Zielantigen in das Zentrum der ätiopathogenetischen und klinischen Forschung.
Die diagnostische und prognostische Aussagekraft der Anti-2GP I Antikörper scheint die der Anticardiolipin-Antikörper zu übertreffen.
Dies zeigen neuere Studien, die anhand der Assoziation der Parameter mit thrombotischen Ereignissen und des daraus errechneten Relativen Risikos eine Art „Rangfolge“ der Labormarker erstellten.
Der Nachweis von Anti-2GP I Antikörpern ist stärker als der von Anticardiolipin-Antikörpern mit thrombotischen Ereignissen assoziiert.
Noch aussagekräftiger ist die Kombination geeigneter Laborparameter. Zwei neuere Studien weisen für die Kombination von LA und Anti- 2GP1 Antikörpern bei positiven Ergebnissen ein höheres Relatives Risiko bezüglich des (wiederholten) Auftretens einer Thrombose nach als die einzelnen Parameter alleine.
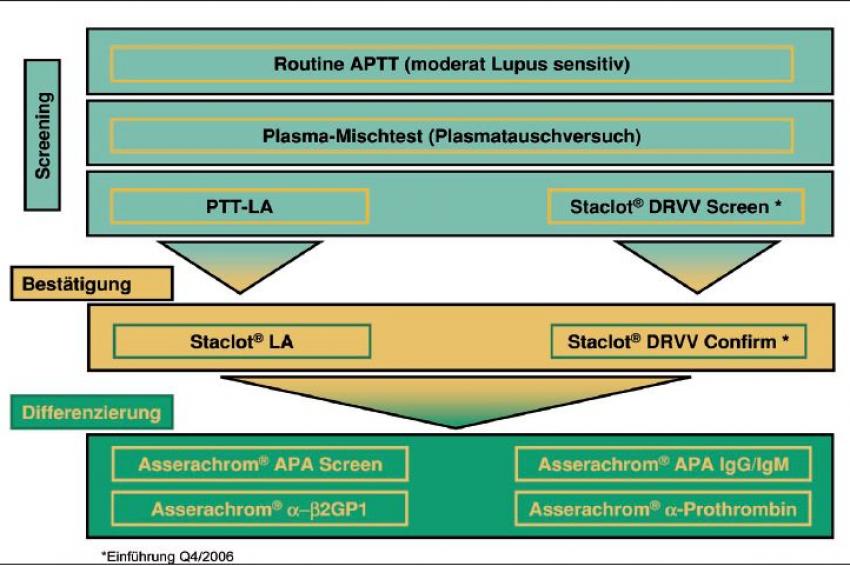
Vor diesem Hintergrund ist die konsequente, stufenweise Diagnostik bei Verdacht auf APS bis hin zum Nachweis des vorliegenden Autoantikörpers bedeutend (siehe Abb.).
Insbesondere der Nachweis von Anti-2GP I Antikörpern lässt Rückschlüsse auf die Prognose des Patienten zu und unterstützt die schwierige Therapieentscheidung bei Patienten mit APS.
Das therapeutische Dilemma
Die Konsequenzen, die aus den labordiagnostischen Ergebnissen für die Therapie und Prophylaxe des individuellen APS-Patienten abzuleiten sind, stellen nach wie vor ein schwieriges Problem dar.
Einerseits gibt es Patienten mit Anti-Phospholipid-Antikörpern ohne klinische Manifestationen eines APS, andererseits finden sich in unselektionierten Patientengruppen mit thromboembolischen Ereignissen nicht immer Assoziationen mit Anti-Phospholipid-Antikörpern.
Die Therapie des APS besteht daher in der Vermeidung weiterer Thrombosen bei thromboembolischer Anamnese.
Ob auch eine immunsuppressive Therapie hilfreich ist, wird kontrovers diskutiert.
Die Mehrzahl neuerer Studien gibt hierfür keinen Beleg.
Für die antikoagulatorische Therapie stehen derzeit die Thrombozytenaggregationshemmer Heparin und Cumarine zur Verfügung.
Letztere scheinen zwar die effektivste Prophylaxe zu sein, haben aber den Nachteil, dass sie mit einem hohen Risiko von zum Teil schweren Blutungskomplikationen belastet sind, wodurch sich eine prophylaktische Antikoagulation z.B. aller Patienten mit Anti-Phospholipid-Antikörpern verbietet.
Bei manchen Patienten mit APS scheint bereits die Gabe von nebenwirkungsarmen Thrombozytenaggregationshemmern auszureichen, um weitere Thrombosen zu verhindern. Somit ist derzeit nicht nur die individuelle Identifikation der Risikopatienten, sondern auch die Wahl der geeigneten Therapie eine große Herausforderung.
Therapeutische Empfehlungen beruhen derzeit noch ausschließlich auf retrospektiven Studien.
Literatur beim Autor
Kontakt:
Dr. Stefan Schneider-Hirsch
Roche Diagnostics GmbH, Mannheim
Tel.: 0621/7596353
stefan.schneider-hirsch@roche.com
www.roche.de