Moderne Bildgebung von Muskelkrankheiten
22.03.2012 -
Die Bildgebung spielt bei der Aufarbeitung von Muskelerkrankungen bisher eine eher untergeordnete Rolle. Moderne Bildgebungsverfahren ermöglichen jedoch über die Darstellung der Morphologie hinaus klare Einblicke in die Pathophysiologie.
Muskelerkrankungen sind eine erstaunlich heterogene Gruppe mit einer Vielzahl von Krankheitsentitäten, deren gemeinsames Charakteristikum die Muskelschwäche darstellt, welche jedoch ein sehr unspezifisches Symptom ist. Erschwerend kommt hinzu, dass viele Muskelerkrankungen zur Gruppe der Seltenen Erkrankungen gehören, d.h. von 10.000 Menschen sind weniger als fünf betroffen.
Oft kennen Ärzte die Krankheitsbilder wenig, aber allein in Deutschland leben rund vier Millionen Menschen mit einer der etwa 6.000 bekannten Seltenen Erkrankungen. Das sind rund 5% der Bevölkerung, potentiell ein Kind in jeder Schulklasse. Glaubt man moderner neuromuskulärer Standardliteratur, so spielt die Bildgebung bei der Aufarbeitung von Muskelerkrankungen eine eher untergeordnete Rolle, da keine pathognomonischen Befunde zu erwarten seien, und so wird der routinemäßige Einsatz in der Klinik nicht empfohlen.
Wieso wird der Bildgebung bei Muskelerkrankungen ein so geringer Stellenwert zugeschrieben?
Nun, prinzipiell können Standardtechniken nur die Morphologie beurteilen, z.B. vermag die konventionelle Bildgebung mittels Protonen(1H)-Magnetresonanztomografie (MRT) vier typische morphologische Veränderungen in der Muskulatur festzustellen, wie ödematöse Veränderungen, lipomatöse Veränderungen, die Atrophie oder die Hypertrophie des Muskels, jedoch sind diese morphologischen Veränderungen von eingeschränkter Krankheitsspezifität. Natürlich reicht die Morphologie aus, um Traumafolgen wie ein muskuläres Hämatom gut darzustellen, aber gerade bei der großen heterogenen Gruppe der Myopathien erlauben die Standardtechniken keine genaue Einordnung, da die Pathophysiologie nicht visualisiert werden kann. In den letzten Jahren konnte durch Implementierung neuer funktioneller und moderner morphologischer Techniken die translationale Forschung zum Wohle des Patienten vorangebracht werden.
23Natrium-MRT
Erstes Beispiel ist hier die 23Natrium (23Na)-MRT: Basiert die Standard-MRT-Bildgebung auf der Darstellung der Protonen (1H), vornehmlich des Wassers und der Kohlenwasserstoffverbindungen im menschlichen Körper, so bezieht die 23Na-Bildgebung ihr Signal aus den Natriumatomen (Na+) des menschlichen Körpers. Zudem sind spezielle Hardwaretechniken notwendig, z.B. eine doppelresonante MRT-Spule, d.h. eine Spule, die in der Resonanzfrequenz von Natrium (16,8 MHz bei 1,5 Tesla; 76 MHz bei 7 Tesla) und Protonen (63,6 MHz bei 1,5 Tesla; 300 MHz bei 7 Tesla) arbeitet.
Einschränkend wirkt sich dabei das im Vergleich zum Protonensignal etwa 20.000-fach niedrigere 23Na-Signal aus. Daher mussten Messtechniken durch Medizinphysiker entwickelt werden, die das Signal sehr effizient akquirieren. Damit lassen sich im Falle von muskulären Na+-Kanalerkrankungen wertvolle Informationen über die zelluläre Na+-Homöostase gewinnen, die inzwischen dazu beigetragen haben, interdisziplinär erfolgreiche Therapiekonzepte für einige dieser Kanalopathien zu entwickeln. Bei Na+-Kanalerkrankungen, z.B. der Paramyotonia congenita, führt ein pathologisch veränderter Na+-Kanal auf der Muskelzellmembran dazu, dass unter typischen Provokationsmechanismen, wie z.B. Kühlung, exzessiv Na+ in die Zelle einströmen, was zu reversiblen Muskelsteifigkeiten und Lähmungen führt.
Die 23Na-MRT vermag bei diesen Erkrankungen, parallel zur Ausbildung einer Parese, die intramuskuläre, zelluläre Na+-Akkumulation zu visualisieren und zu quantifizieren, es gelingt sogar, die erfolgreiche Therapie zu überwachen. Z.B. vermag das Medikament Mexiletin, die pathologischen zellulären Na+-Kanäle zu blockieren, was dem Patienten einen Kraftgewinn einbringt. In der 23Na-MRT kann man eine reduzierte intrazelluläre Na+-Akkumulation unter Mexiletin-Medikation nachweisen. Ein weiteres Beispiel ist die seltene Hypokaliämische periodische Paralyse Typ-1, bei der ein Muskelödem und eine exzessive Na+-Akkumulation in den Muskelzellen vorliegen können. Die Patienten haben in jungen Jahren außer ödematösen Veränderungen noch normale Muskulatur, mit fortschreitendem Alter bildet sich eine fettige Degeneration aus.
Diese Patienten entwickeln eine Dauerschwäche der Muskulatur, die durch Medikation mit Acetazolamid erfolgreich behandelt werden kann. Parallel zur Reduktion des muskulären Ödems und der muskelzellulären Na+-Akkumulation in der MRT kommt es zu einer Verbesserung der Kraft, ja in einigen Beispielen gelingt es sogar, rollstuhlpflichtige Patienten wieder gehfähig zu machen. Mittlerweile sind Weiterentwicklungen der 23Na-MRT-Technik, insbesondere bei höheren Feldstärken (3 und 7 Tesla - Standard sind derzeit 1,5 Tesla MR-Tomografen) vorhanden, die einen noch sensitiveren Einblick in Veränderungen der intrazellulären Na+-Konzentration ermöglichen. Inzwischen gibt es auch technisch die Möglichkeit mittels Hochfeld-MRT das Signal von Chloridionen und Kaliumionen zu messen.
MRT und MR-Spektroskopie anderer Atomkerne
Mit der 35Chlor-MRT-Methode könnte über die intrazelluläre Chloridkonzentration der Muskelzellen mit der Nernst-Gleichung für Chlorid das Ruhemembranpotential der Muskelfasern berechnet werden. Mit der 39Kalium-MRT könnte zusammen mit der 23Natrium-MRT die Funktion der Natrium-Kalium-Pumpe und damit die Zellvitalität beurteilt werden.
Weitere Beispiele sind die 31Phosphor-MR-Spektroskopie zur Quantifizierung des Muskelenergiestoffwechsels und die Protonen(1H)-MR-Spektroskopie zur Quantifizierung der intramyozellulären Lipide, welche in engem Kontakt mit den zellulären Mitochondrien stehen und bei trainierten Personen als Energielieferanten dienen, aber auch bei untrainierten Typ-2-Diabetikern mit Insulinresistenz der Muskelzellen erhöht sind. Obwohl die 31Phosphor-MR-Spektroskopie bei einigen muskulären Stoffwechselstörungen wie der Glykogenose Mc Ardle als Diagnostikum eingesetzt werden kann (kein Abfall des pH-Wertes unter Muskelarbeit), spielt sie wie die 1H-MR-Spektroskopie in der klinischen Routine keine Rolle. Neuere 31Phosphor-spektroskopische Bildgebungstechniken ermöglichen auch die räumliche Darstellung z. B. des Phosphokreatinsignals und somit eine bildliche zweidimensionale Darstellung des Energieniveaus im Muskel und könnten die Akzeptanz bei behandelnden Ärzten steigern.
Ganzkörper MR-Tomografie
Neben der funktionellen MRT erlauben moderne MR-Tomografen nun auch die Darstellung des gesamten menschlichen Körpers von Kopf bis zu den Füßen. Klinisch erlaubt diese Ganzkörper-MR-Technik das Aufsuchen einer geeigneten Biopsiestelle, beispielsweise zur Abklärung bei Verdacht auf Dermato- oder Polymyositis, da Myositiden fokal den Muskel befallen können und Biopsate in etwa 25% der Fälle falsch negativ sind, wenn keine Bildgebung zur Biopsieplanung eingesetzt wird. In der MRT führen diese Erkrankungen typischerweise zu ödematösen Muskelveränderungen, die gut mittels Ganzkörper-MRT identifiziert und topografisiert werden können, sodass die Muskelbiopsie in einem nicht komplett verfetteten Muskel mit ödematösen Veränderungen als Ausdruck von florider Pathologie geführt werden kann.
Allerdings ist das Problem, dass diese ödematösen Veränderungen nicht krankheitsspezifisch sind, denn z. B. auch eine Rhabdomyolyse, eine Muskeldystrophie oder eine akute Denervierung können sich durch ödematöse muskuläre Veränderungen kenntlich machen (siehe Abb.). Hier hilft dann eine weitere moderne Technik: Der kontrastverstärkte Ultraschall kann bei Vorliegen einer histologisch gesicherten Dermato- oder Polymyositis eine signifikant erhöhte Muskelruhedurchblutung im Vergleich zu gesunden Probanden und solchen Patienten quantifizieren, bei denen sich der Myositisverdacht histologisch nicht bestätigte.
Ebenso konnte bei histologisch gesicherter Polymyositis unter immunsuppressiver Therapie, einhergehend mit einer Verbesserung der Muskelkraft und einer Reduktion der Kreatinkinase, eine Erniedrigung der muskulären Perfusion festgestellt werden. Ultraschall ist das zumeist zuerst und am häufigsten angewandte bildgebende Verfahren bei Muskelerkrankungen, insbesondere im sportmedizinischen Bereich (z.B. bei der Diagnostik und Verlaufsbeurteilung von Muskelfaserrissen, Hämatomen, Sehnenverletzungen und Ergüssen).
Ultraschall liefert patho- physiologische Informationen
In den letzten Jahren hat sich der Ultraschall dahingehend weiterentwickelt, dass er aufgrund der Möglichkeiten durch den Einsatz von Ultraschallkontrastmitteln mittlerweile auch (patho-)physiologische Informationen wie die muskuläre Mikrozirkulation in Echtzeit visualisieren kann - und das in signifikanter Korrelation mit dem Belastungszustand, der muskulären Kapillarisierung und der aeroben Kapazität. Inzwischen sind eine Reihe weiterer hochinteressanter Techniken entwickelt worden, welche für die Muskel(patho)physiologie wertvolle Zusatzinformationen liefern können, wie z. B. die MR- oder Ultraschall-Elastografie zur Visualisierung und Quantifizierung der Gewebesteifigkeit und zur Erfassung von Unterschieden der Gewebeelastizität sowie die Diffusions-Tensor-Bildgebung zur Darstellung der Muskel- und Nervenfaserverläufe.
Zusammenfassend eröffnet die moderne Bildgebung bei Muskelerkrankungen durch viele neue technologische Entwicklungen nun Einblicke von der Zellbiologie bis zur Ganzkörpervolumenbildgebung wie z. B. die Visualisierung und Quantifizierung der muskulären Mikrozirkulation, der Natriumhomöostase, des Energie- oder Fettstoffwechsels, was die muskuläre Diagnostik und Therapie revolutionieren könnte.
Literatur beim Autor.
Legenden zu den Abbildungen
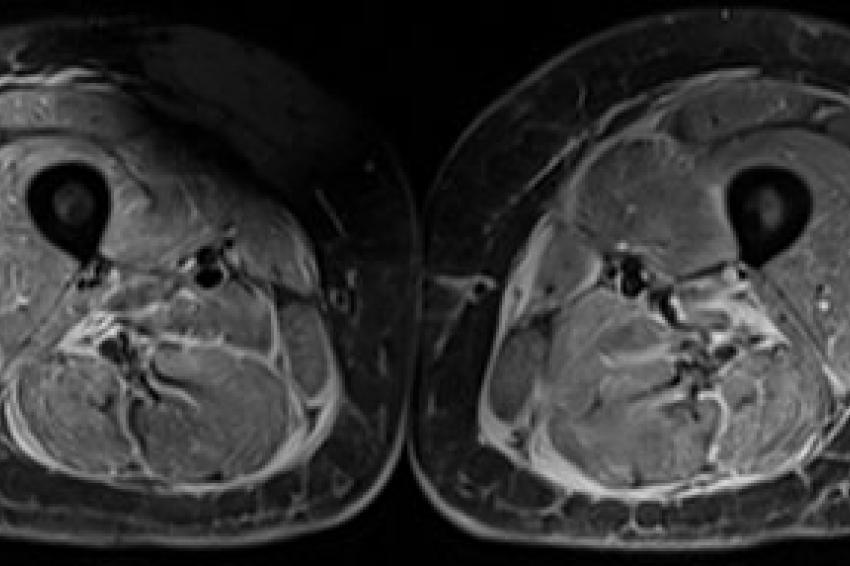
14-jähriges Mädchen mit florider Myositis der Oberschenkelmuskulatur, die sich in beidseits erhöhtem Signal der Muskeln (entsprechend ödematösen Veränderungen) und der Muskelfaszien auf den wassergewichteten, fettunterdrückten (STIR) MR-Aufnahmen zeigt (A).
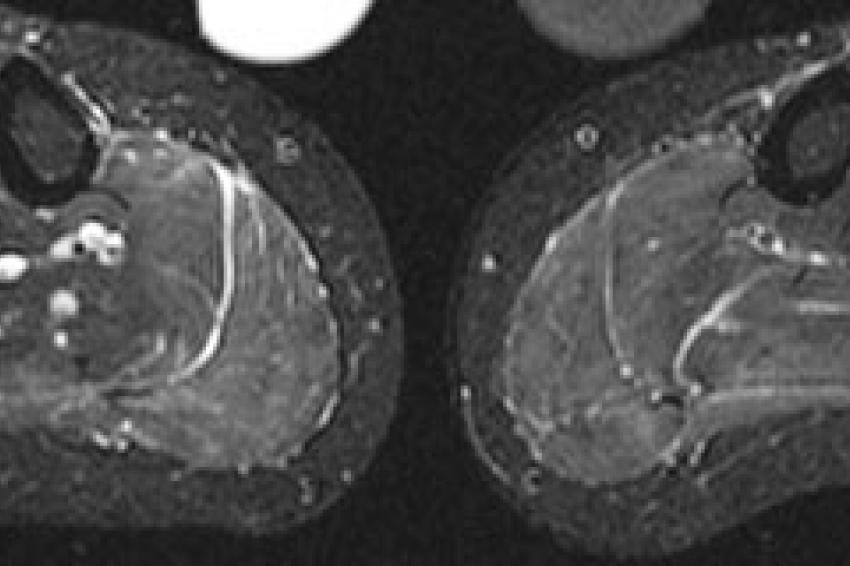
Abzugrenzen von dieser schwerwiegenden Muskelentzündung sind reaktive Veränderungen nach sportlicher Betätigung, die sich auch mit ödematösen muskulären Veränderungen manifestieren können. Dies wird im Fall einer 31-jährigen gesunden Frau in den STIR-MR-Bildern demonstriert (B). Auch diese leichtgradigen ödematösen Veränderungen in der Unterschenkelbeugemuskulatur beidseits kann die MRT sehr sensitiv erfassen (B), die krankheitsspezifische Einordnung ist anhand rein morphologischer Kriterien oft schwierig.
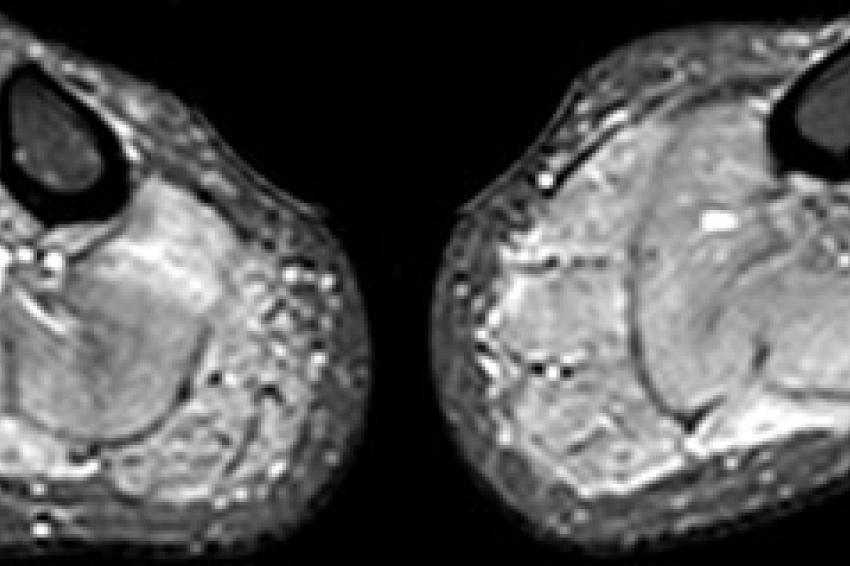
Vergleichen Sie die Unterschenkel in (B) mit deutlichen ödematösen Veränderungen in der Unterschenkelmuskulatur bds. auf den STIR-Bildern bei einer 37-jährigen Frau mit Hypokaliämischer Periodischer Paralyse Typ-1 (C), bei der pathophysiologisch eine Wassereinlagerung und eine exzessive Na+-Akkumulation in den Muskelzellen vorliegt.
Kontakt
Universitätsklinikum Heidelberg ---
Im Neuenheimer Feld 110
69120 Heidelberg
+49 6221 56 0
-