Medikationsfehler reduzieren - Patientenrisiko minimieren
15.11.2011 -
Medikationsfehler sind für Patienten im Krankenhaus nach Infektionsgefahren das größte Risiko. Sie übertreffen bei Weitem alle anderen sonstigen Risiken, weil der Medikationsprozess nehezu jeden Patienten betrifft.
Zudem sind Medikationsfehler deutlich schwerer zu erkennen als z. B. krankenhausbedingte Infektionen, da die unerwünschten Wirkungen von Medikationsfehlern oft nicht zu erkennen sind bzw. nicht als solche erkannt werden.
Die Datenlage in Deutschland in diesem Bereich ist eindeutig: Die Schätzungen hinsichtlich von Todesfällen in Krankenhäusern durch eine fehlerhafte Arzneimitteltherapie reichen von 10.000 bis zu 50.000 pro Jahr. Andere Studien zeigen Fehlerquoten von bis zu 5% beim sog. Stellen bzw. Richten der Arzneimittel durch die Pflege. Dies bedeutet für ein 600-Betten-Krankenhaus bis zu 50.000 falsch verabreichte Arzneimittel pro Jahr.
Prozessabläufe bei der Medikation sind veraltet
Die Probleme hierfür sind nicht beim Personal selbst zu suchen, sondern vielmehr in der Prozessgestaltung selbst und den eingesetzten Technologien, die dazu dienen, derartige Fehler zu verhindern. Deutschland ist in diesem Bereich in den letzten zehn Jahren weit zurückgefallen verglichen mit Industriestaaten in Asien oder Nordamerika. Technologien, die in diesen Ländern eingesetzt werden mit dem Ziel, Fehler zu reduzieren, sind in Deutschland noch die Ausnahme.
Der Prozess der Medikationsvorbereitung, d.h. das Stellen oder Richten von patientenspezifischen Therapien, findet weitestgehend noch traditionell statt: Das Pflegepersonal stellt nach der Patientenakte/Kurve die Arzneimittel aus dem Stationslager. Dieser wichtige Prozessschritt hat in den letzten 50 Jahren kaum eine Optimierung durch neue Technologien oder Prozessformen in Deutschland erhalten.
Es existieren jedoch modernere Prozessdesigns und Technologien, die die Fehlerquoten im Bereich des Stellens von Arzneimittel deutlich reduzieren und somit das Risiko für Patienten im Bereich der Arzneimitteltherapie signifikant verringern. Die Gründe für das Festhalten an nicht optimierten Prozessen sind in Deutschland sicherlich vielschichtig. Doch muss auch in Zukunft die Sicherheit von Patienten im Krankenhaus neu bewertet werden - aus DRG-Sicht, aber auch durch ein besseres Qualitätsmanagement.
In anderen Ländern wurden diese Prozessschwächen beim Stellen der Arzneimittel schon vor über 20 Jahren erkannt, und das Verfahren wurde durch Prozessveränderungen optimiert. Hierbei sind grundsätzlich zwei Grundformen zu nennen: das zentrale Stellen der Arzneimittel durch Fachpersonal in der Apotheke und dezentrale technische Systeme, die das Stationspersonal beim Stellen der Arzneimittel unterstützen. Beide Formen der Prozessoptimierung sind jedoch sehr kostenintensiv: Beim zentralen Stellen durch die Apotheke wird hier sehr viel zusätzliches Personal benötigt, was die Personalkosten in der Apotheke signifikant ansteigen lässt.
Bei dezentralen technischen Hilfsmitteln wie automatischen Stationsschränken sind auf der einen Seite die Anschaffungskosten sehr hoch, aber auch die benötigte Zeit zum Vorbereiten der Arzneimitteltherapie steigt an, was wiederum zu einer Mehrbelastung des Pflegepersonals führt. Weltweit betrachtet findet man zunehmend eine Zentralisierung der patientenspezifischen Arzneimitteltherapie.
Die weitestgehende Zentralisierung der patientenindividuellen Arzneimittelversorgung hat den Vorteil, dass durch den Einsatz von automatischen Systemen das Apothekenpersonal wieder reduziert werden kann. Auch wird dabei gleichzeitig das Stationspersonal beim Stellen der Arzneimittel entlastet. Durch eine Zentralisierung der Arzneimittelversorgung der Patienten im Krankenhaus kann auch die Menge an gelagerten Arzneimitteln signifikant reduziert werden. Dadurch werden gleichzeitig der Verfall und der Schwund auf ein Minimum reduziert.
Entscheidend für eine sichere, effiziente und zentralisierte Arzneimittelversorgung ist, dass möglichst alle Arzneimittelformen vollautomatisiert einzeln verpackt, barcodiert und verteilt werden. Alte Systeme, die nur lose orale Substanzen erfassen, greifen hier viel zu kurz. Diese alten Systeme setzen zudem voraus, dass auch eine Vielzahl von sensiblen und kritischen Substanzen vorab entblistert werden müssen, bevor diese in den automatischen Prozess gegeben werden können. Ein weiteres Problem bei den alten Tablettenmaschinen ist das Risiko einer Kreuzkontamination.
Ein modernes und sicheres Arzneimittelsystem muss aus heutiger Sicht technisch so beschaffen sein, dass das Risiko einer Kreuzkontamination vollständig ausgeschlossen werden kann. Aber ein modernes System muss auch Blister, Ampullen, Violen, Suppositorien und Fertigspritzen vollautomatisch verarbeiten können. Gerade dieses Arzneimittelsegment gilt es besonders zu sichern, da Fehler mit diesen Arzneimittelformen oft noch größere Risiken für Patienten bergen.
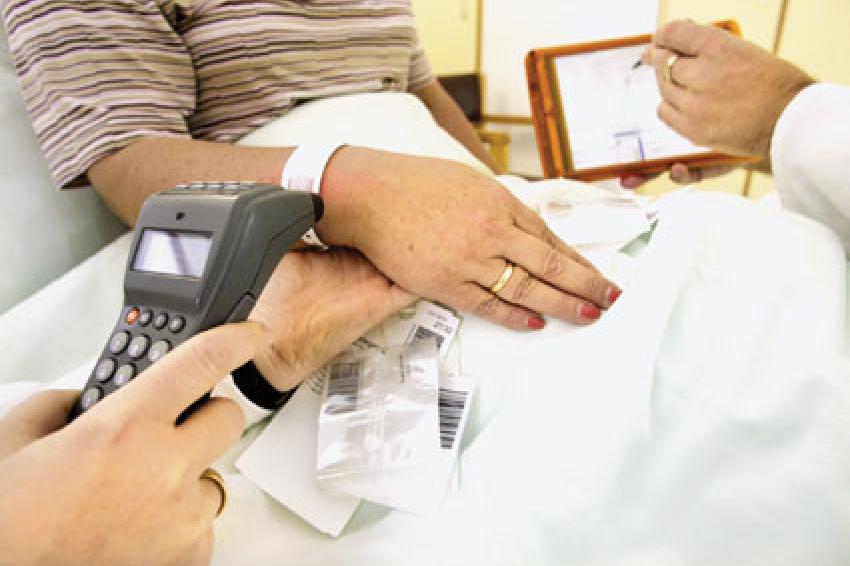
Der wichtigste Schritt zur Realisierung einer 0-Fehler-Toleranz bei der Arzneimitteldistribution ist aber die elektronische Verabreichungskontrolle am Patientenbett.
Sicherstellung der "7 Richtigen"
Durch ein Scannen des Barcodes am Patientenarmband und des Barcodes auf der Einzeldosis wird sichergestellt, dass die 7 Richtigen (7 RIGHTS nach JCI) eingehalten werden:
- Richtiger Patient,
- Richtiges Arzneimittel,
- Richtige Dosis,
- Richtiger Applikationsweg,
- Richtige Zeit,
- Richtiger Grund und
- Richtige Dokumentation.
Letztendlich muss das System auch nicht verwendete Arzneimittel sicher und effizient wieder zurücknehmen können. Es lässt sich abschließend feststellen, dass moderne zentrale Unit-Dose-Arzneimittelsysteme die Sicherheit bei der Verabreichung von Arzneimitteln für Patienten deutlich verbessern können und zudem signifikante wirtschaftliche Vorteile für das Krankenhaus, insbesondere im DRG-Umfeld, erzeugen können
Kontakt
Swisslog Telelift GmbH
Siemensstr. 1
82178 Puchheim
+49 89 80001 0
+49 89 80001 111