Neue Therapieoption bei Lymphomen und Multiplen Myelomen
Mit Plerixafor (Mozobil) können Blutstammzellen mobilisiert werden
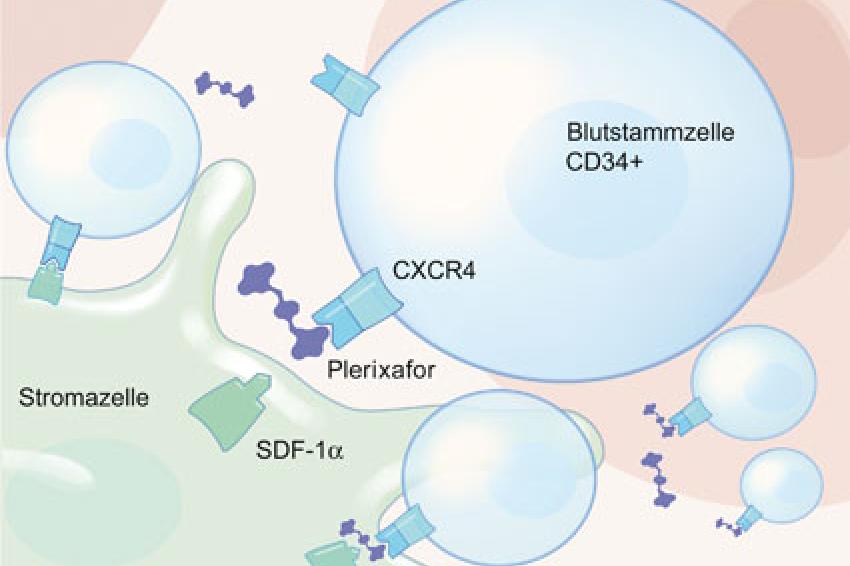
Mozobil erhielt im August 2009 die europäische Zulassung durch die EMEA, nachdem es bereits 2008 von der FDA in den USA zugelassen worden war. In Kombination mit dem Granulozyten-Kolonie-stimulierenden Faktor (G-CSF) kann das Medikament bei Patienten mit Lymphom oder multiplem Myelom und schlechter Mobilisierung hämatopoetischer Stammzellen eingesetzt werden. Das „small molecule" Plerixafor blockiert einen Rezeptor, der die Blutstammzellen im Knochenmark festhält. So wird deren Mobilisierung in die Blutbahn ermöglicht, aus der sie herausgefiltert und zur Transplantation verwendet werden können.
Die hämatopoetische Stammzelltransplantation (HSZT) ist bislang für viele bösartige und nicht bösartige Erkrankungen die einzige kurative Behandlung. Vorwiegend werden Patienten mit Leukämien und Lymphknotenerkrankungen, aber auch mit Multiplem Myelom, soliden Tumoren und Autoimmunerkrankungen behandelt, so Prof. Dr. Dr. h.c. Dietger Niederwieser vom Universitätsklinikum Leipzig. Das Prinzip der autologen HSZT beruht darauf, dass die Stammzellen aus dem Körper der Patienten selbst entnommen und nach einer hoch dosierten Chemotherapie wieder zugeführt werden. Die HSZT ersetzt damit die Stammzellen, die bei der Therapie zerstört wurden, und stellt so die Fähigkeit des Knochenmarks zur Bildung von Blutzellen wieder her. Für eine erfolgreiche HSZT sind zwei bis fünf Millionen Stammzellen im Transplantat pro Kilogramm Körpergewicht des Patienten erforderlich. Auch die Zeit bis zur Normalisierung der Blutzellzahlen nach der HSZT korreliert mit der Anzahl der transplantierten Zellen.
Blutstammzellen leben quasi in einer „geschützten Nische" im Knochenmark, wo sie jung gehalten werden, und sind nur in kleiner Zahl im Blut vorhanden. Sie sind über die Verbindung des Rezeptors CXCR-4 mit dem Stroma Derived Factor 1 alpha (SDF-1α) im Knochenmark verankert. Um sie daraus zu mobilisieren, müssen sie durch eine Behandlung mit dem Wachstumsfaktor G-CSF ausgeschwemmt werden. Bei Patienten, die unmittelbar vorher eine Chemotherapie erhalten haben, erhöht sich zwar die Ausbeute, doch trotzdem ist die Zahl der gesammelten Stammzellen bei den Spendern sehr unterschiedlich, bei einigen (poor mobilizers) sogar völlig ungenügend für eine HSZT.
Plerixafor löst, anders als G-CSF, spezifisch und direkt die Verbindung zwischen dem CXCR-4 Rezeptor und dem SDF-1α. „In Zusammenarbeit mit Genzyme haben wir herausgefunden, dass der Rezeptor-Antagonist Plerixafor die Verbindung zwischen Knochenmark und Stammzelle nicht nur schneller löst, sondern auch mehr und potentere Stammzellen mobilisiert als beim Einsatz von G-CSF allein", betont Prof. Dr. Anthony D. Ho vom Universitätsklinikum Heidelberg, das an der Entwicklung von Mozobil beteiligt war. Mozobil eröffne die Möglichkeit, die Mobilisierungsstrategie und somit die autologe Stammzelltransplantation in verschiedener Hinsicht zu optimieren. Einerseits können mehr Zellen mobilisiert werden, was einigen Patienten die Transplantation erst ermöglicht. Bei anderen Patienten führt eine größere Menge an transplantierten Zellen zu einem schnelleren Anwachsen der Zellen. Das Blut bildende System wird somit schneller wiederhergestellt.
Kürzere Apheresezeiten - besser planbar
„Plerixafor bringt bedeutende Verbesserungen für die autologe Stammzelltransplantation", sagt Prof. Niederwieser. Die Zahl der erforderlichen Apheresesitzungen konnte zum Teil stark reduziert werden. Dies mache die Apherese deutlich besser planbar als bisher, da die benötigte Menge an Blutstammzellen schneller und zu einem genau vorhersagbaren Zeitpunkt zur Verfügung stehe. Hierdurch werde auch die körperliche und die psychische Belastung der Patienten reduziert. Ohne Plerixafor wäre dies nicht möglich gewesen. Zudem sei eine schnellere Erholung des Blut bildenden Systems nach der Transplantation zu erwarten. Möglicherweise werde durch Plerixafor die HSZT auch sicherer und die Nebenwirkungen geringer. „Die klinische Erfahrung mit Plerixafor zeigt, dass in der autologen Stammzelltransplantation das Potential bisher noch nicht ausgeschöpft wurde", so Prof. Niederwieser weiter.
Quelle: Launch-Pressekonferenz anlässlich der europäischen Zulassung von Mozobil „Erfolgreich mobilisieren - neue Therapieoptionen für die autologe Stammzelltransplantation, Universitätsklinikum Heidelberg" 16.9.2009