COVID-19-Therapie: Zusammen ist besser als allein
Zur Behandlung von COVID-19 stehen immer mehr Medikamente zur Verfügung. Forschende der Charité – Universitätsmedizin Berlin, des Max-Delbrück-Centrums für Molekulare Medizin in der Helmholtz-Gemeinschaft (MDC) und der Freien Universität (FU) Berlin haben die Wirkmechanismen von antiviralen und antientzündlichen Substanzen genauer untersucht.
Im Fachjournal Molecular Therapy beschreiben sie, dass eine Kombination aus beiden am besten funktioniert und das Zeitfenster für den Einsatz einer Antikörpertherapie verlängert.
Noch immer führen Infektionen mit SARS-CoV-2 auch zu Aufnahmen in ein Krankenhaus. Derzeit werden laut Robert-Koch-Institut innerhalb einer Woche pro 100.000 Einwohner etwa sechs bis sieben Menschen mit COVID-19 eingewiesen. Bei der stationären Behandlung von COVID-19-Patienten gibt es mittlerweile eine Reihe von Medikamenten, die den Krankheitsverlauf abmildern oder bei Schwerkranken das Risiko eines tödlichen Verlaufs verringern. Einige bekämpfen das Virus, andere die Entzündung, die es hervorruft.
Besonders werden monoklonale Antikörper und das stark entzündungshemmende Medikament Dexamethason eingesetzt. Antikörper fangen das Virus ab, heften sich an die Oberfläche des Spikeproteins und verhindern so, dass es in die menschlichen Zellen eintritt. Diese Therapie wird bis zum siebten Tag nach Beginn der Symptome angewandt. Sauerstoffpflichtige COVID-19-Patienten im Krankenaus erhalten in der Regel Dexamethason. Das Glukokortikoid hat sich seit etwa 60 Jahren bei einigen, auf einer übermäßigen Aktivierung des Immunsystems beruhenden Entzündungen bewährt. Auch bei COVID-19 dämpft es die Entzündungsreaktion des Körpers zuverlässig. Allerdings geht der Wirkstoff mit verschiedenen Nebenwirkungen einher, so kann er beispielsweise Pilzinfektionen nach sich ziehen. Deshalb sollte das Mittel nur sehr gezielt eingesetzt werden.
Wirkmechanismen beider Therapien untersucht
Wissenschaftler der Charité, des Berliner Instituts für Medizinische Systembiologie (BIMSB) am MDC und der FU Berlin haben die Wirkmechanismen beider Therapien untersucht. „Dabei haben wir Hinweise dafür gefunden, dass eine Kombination aus Antikörper- und Dexamethason-Therapie besser wirkt als die einzelnen Therapien für sich genommen“, sagt Dr. Emanuel Wyler, Wissenschaftler der Arbeitsgruppe RNA Biologie und Posttranscriptionale Regulation unter Leitung von Prof. Dr. Markus Landthaler am BIMSB, und Erstautor der Studie.
Da nicht alle Lungenareale anhand von Proben von Patienten untersucht werden können, suchten die Forschungsteams im vergangenen Jahr zunächst nach einem geeigneten Modell. Co-Letztautor Dr. Jakob Trimpert, Tiermediziner und Arbeitsgruppenleiter am Institut für Virologie der Freien Universität Berlin, entwickelte in diesem Zuge COVID-19-Hamstermodelle. Die Tiere sind derzeit der wichtigste nicht transgene Modellorganismus für COVID-19, da sie sich mit denselben Virusvarianten wie Menschen infizieren und ähnliche Krankheitssymptome entwickeln. Die Erkrankung läuft bei den einzelnen Arten unterschiedlich ab: Goldhamster erkranken nur moderat, während Roborovski-Zwerghamster einen schweren Verlauf zeigen, der dem von COVID-19-Patienten auf Intensivstationen ähnelt.
Auswirkungen von separater und kombinierter Behandlung
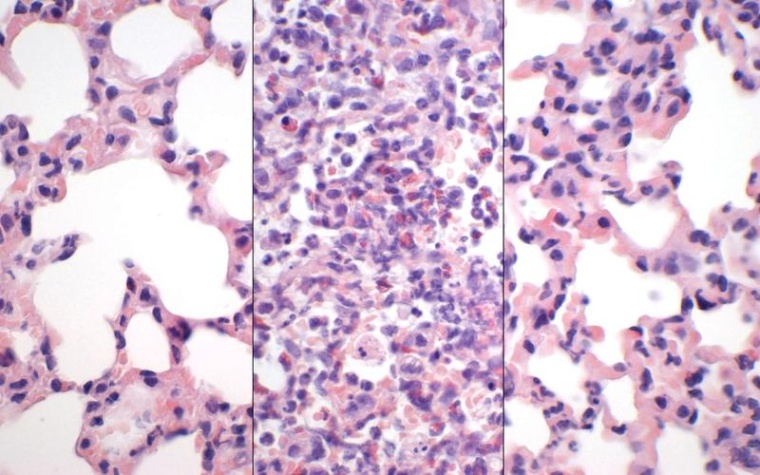
„In der aktuellen Studie haben wir die Auswirkungen von separaten und kombinierten antiviralen und entzündungshemmenden Behandlungen für COVID-19, also mit monoklonalen Antikörpern, Dexamethason oder einer Kombination aus beiden Therapien, in den vorhandenen Modellen geprüft“, erklärt Dr. Trimpert. Um das Ausmaß der Schädigung des Lungengewebes zu analysieren, untersuchten die Veterinärpathologen der FU Berlin infiziertes Lungengewebe unter dem Mikroskop. Außerdem bestimmte das Team um Dr. Trimpert zu verschiedenen Zeitpunkten der Behandlung die Menge an infektiösen Viren und Virus-RNA. So konnten die Wissenschaftler überprüfen, ob und wie sich die Virenaktivität im Lauf der Therapie veränderte. „Mithilfe von detaillierten Analysen verschiedener Parameter einer COVID-19-Erkrankung, die so nur im Tiermodell möglich sind, ist es uns gelungen, nicht nur die Grundlagen der Wirkungsweise von zwei besonders wichtigen COVID-19-Medikamenten besser zu verstehen, wir fanden auch deutliche Hinweise auf mögliche Vorteile einer Kombinationstherapie aus monoklonalen Antikörpern und Dexamethason“, sagt Dr. Trimpert.
Den Einfluss der Medikamente auf das komplexe Zusammenspiel der Signalwege innerhalb der Gewebezellen und auf die Anzahl der Immunzellen haben Einzelzellanalysen gezeigt. Dabei lassen die Forschenden die einzelnen Zellen einer Probe über einen Chip laufen. Dort werden sie zusammen mit einem Barcode in kleine wässrige Tröpfchen verpackt. Auf diese Weise kann die RNA – der Teil des Erbgutes, den die Zelle gerade abgelesen hatte – sequenziert und später der Zelle wieder zugeordnet werden. Aus den gewonnenen Daten lässt sich mit hoher Präzision auf die Funktion der Zelle schließen. „So konnten wir beobachten, dass die Antikörper die Virusmenge effizient reduzieren konnten“, erläutert Dr. Wyler. „Im Modell half das jedoch nicht viel.“ Denn nicht die Viren schädigen das Lungengewebe, sondern die starke Entzündungsreaktion, die sie auslösen. Die Immunzellen, die die Eindringlinge bekämpfen, schütten Botenstoffe aus, um Verstärkung herbeizurufen. Die Massen an Abwehrkämpfern, die herbeiströmen, können die Lunge regelrecht verstopfen. „Verschlossene Blutgefäße und instabile Gefäßwände können dann zu einem akuten Lungenversagen führen“, erklärt der Wissenschaftler.
Für eine Überraschung sorgte das altbekannte Dexamethason. „Der Entzündungshemmer wirkt ganz besonders stark auf eine bestimmte Art von Immunzellen, die Neutrophilen“, sagt Co-Letztautorin Dr. Geraldine Nouailles, wissenschaftliche Arbeitsgruppenleiterin an der Medizinischen Klinik mit Schwerpunkt Infektiologie und Pneumologie der Charité. Die Neutrophilen gehören zu den weißen Blutkörperchen und treten bei Infektionen mit Viren und Bakterien sehr schnell auf den Plan. „Das Kortison-Präparat unterdrückt das Immunsystem und hindert die Neutrophilen daran, Botenstoffe zu produzieren, die andere Immunzellen anlocken“, führt Dr. Nouailles aus. „So verhindert das Medikament sehr effektiv eine Eskalation der Immunabwehr.“
Die besten Behandlungsergebnisse erreichten die Forschenden, als sie die antivirale mit der antientzündlichen Therapie kombinierten. „Eine solche Kombinationstherapie sehen die medizinischen Leitlinien bislang nicht vor“, betont Dr. Nouailles. „Hinzu kommt, dass eine Antikörpertherapie bislang nur bis zum maximal siebten Tag nach Symptombeginn bei Hochrisikopatienten verabreicht werden darf. Dexamethason wird in der Praxis erst verabreicht, wenn die Patienten sauerstoffpflichtig werden, also ihre Erkrankung bereits weit fortgeschritten ist. In der Kombination hingegen eröffnen sich ganz neue Zeitfenster der Behandlung.“ Ein Ansatz, der nun in klinischen Studien überprüft werden muss, bevor er für die Behandlung von Patienten infrage kommt.