Palliative Versorgung von Metastasen an Wirbelsäule und Becken
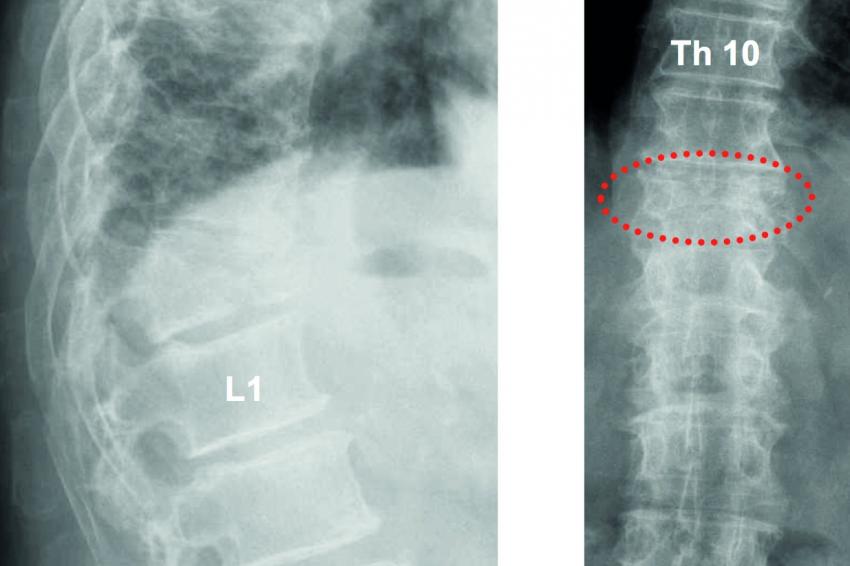
Nicht selten führen erst Schmerzen in diesen Regionen den Patienten überhaupt zum Arzt. Differentialdiagnostisch sollte auch an Metastasen gedacht werden, da zu diesem Zeitpunkt mitunter weder ein Primärtumor noch ein Rezidiv bekannt sind. Die größten Gefahren liegen in der Verkennung einer Wirbelsäulenmetastase als osteoporosebedingte Sinterungsfraktur oder in unzureichender konventioneller bildgebender Diagnostik insbesondere im Beckenbereich.
Diagnostik
Daher erscheint uns die anatomische Bildgebung zur Abklärung dieser Fragestellungen grundsätzlich indiziert. Wir bevorzugen bei allen fraglichen Wirbelsäulenfrakturen ein MRT, mit dem weitere Brüche, die initial nicht zwangsläufig eine Formveränderung aufweisen müssen, identifiziert werden können. Bei Kontraindikationen für eine MRT kombinieren wir die Sintigraphie mit einer CT. Zudem halten wir bei der Kyphoplastie eines vermeintlich osteoporotischen Wirbelbruchs wann immer möglich eine Gelegenheitsbiopsie für sinnvoll. In der Regel reichen Knochenfragmente aus dem Wirbelkörper, die am Bohrer haften oder eine Stanzbiopsie über den Arbeitskanal zur histopathologischen Aufarbeitung aus. Für den Patienten entsteht so keine zusätzliche Gefährdung. Bei diesem Vorgehen werden hin und wieder unerwartet insbesondere ein Plasmozytom oder eine Mammakarzinommetastase identifiziert. Häufig kann jedoch schon anhand der konventionellen bildgebenden Diagnostik auf eine Metastase geschlossen werden.
Abstimmung in der Tumorkonferenz
Die weitere diagnostische Abklärung und das Staging ergeben bei einer Erstmanifestation zumeist rasch die Art der Tumorerkrankung. Das weitere Vorgehen sollte kurzfristig interdisziplinär abgestimmt werden. Hierfür steht uns aufgrund der hohen Inzidenz von Behandlungsfällen in unserer Klinik eine interdisziplinäre Tumorkonferenz zur Verfügung. Das weitere Vorgehen wird dort gemeinsam mit Onkologen, Radioonkolgen/Strahlentherapeuten, Pathologen, Radiologen/Nuklearmedizinern und bei dem häufig ursächlichen Mammakarzinom mit den Kollegen vom Brustzentrum besprochen und festgelegt.
Im Hinblick auf die Metastase selbst gilt es zu klären, inwieweit eine Stabilitätsgefährdung vorliegt und ob neurologische Komplikationen (Querschnitt, Inkontinenz) durch eine Verlegung des Spinalkanals mit Kompression von Rückenmark, Cauda oder Nervenwurzeln drohen oder bereits vorliegen. Insbesondere die aktuellen, subjektiv vom Patienten empfundenen Einschränkungen der Lebensqualität wie Schmerzen und dadurch ausgelöste Mobilitätseinschränkungen in Zusammenschau mit der bildgebenden Diagnostik führen zur Festlegung, ob eine stabilisierende Versorgung vor Einleitung der Strahlen- und/oder Chemotherapie, und auch eine Operation zur Behandlung des Primärtumors indiziert sind. Sobald eine individuelle Beurteilung möglich ist, kann dem Patienten im Regelfall innerhalb von zwei Werktagen eine entsprechende, interdisziplinär bereits abgestimmte Operation angeboten werden. Parallel hierzu wird das weitere Behandlungskonzept gemeinsam in der Tumorkonferenz erstellt und terminiert. Der Onkologe wird im Anschluss an die akute Versorgung zentraler Ansprechpartner für den Patienten. Somit muss sich der Patient selber um nichts kümmern und wird nicht zeitkonsumierend und nervenaufreibend hin und her geschickt.
Palliative Operationsverfahren
Wird die Indikation zur Dekompression und palliativen Stabilisierungsoperation gestellt, soll grundsätzlich mit möglichst geringem Aufwand ein größtmöglicher Effekt erzielt werden. Ziele sind die Schmerzreduktion, der Erhalt bzw. die Wiedererlangung der Mobilität sowie die Prävention neurologischer Komplikationen und nachteiliger statischer Probleme. Zur Versorgung stehen uns neben der Vertebro- und Kyphoplastie interne minimal invasive ggf. zementaugmentierte Stabilisierungsverfahren zur Verfügung. Mitunter wird zudem eine dekomprimierende Operation erforderlich.
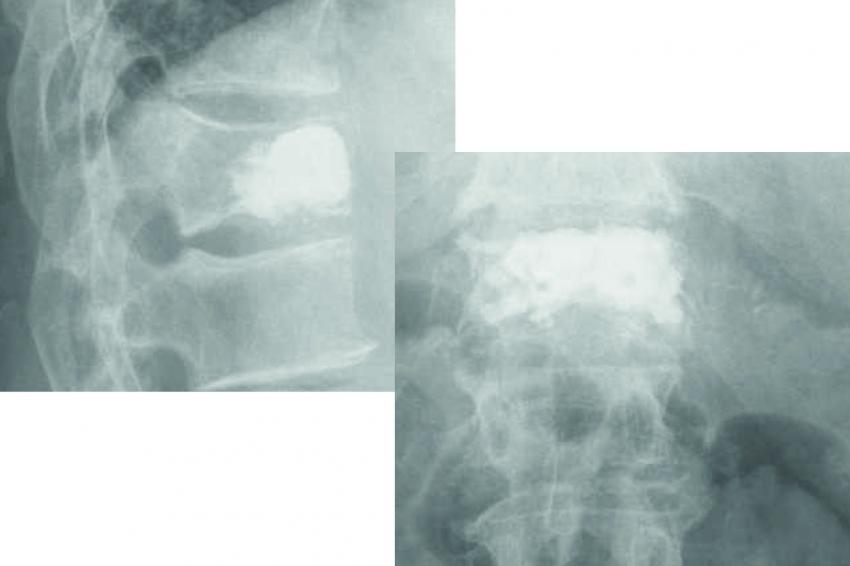
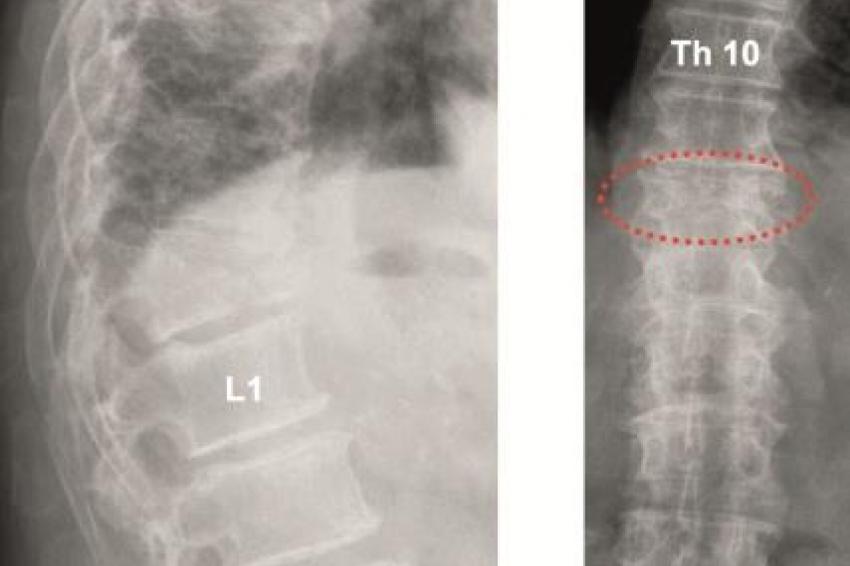
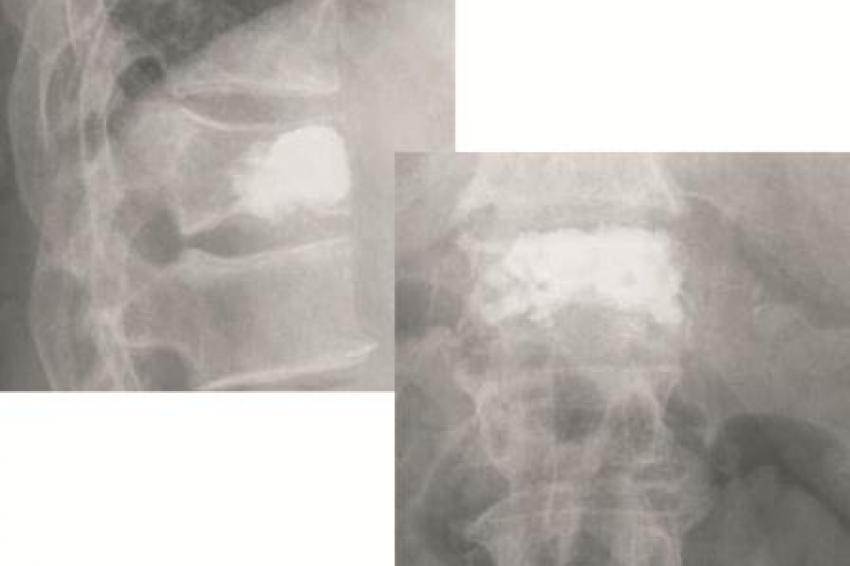
Kyphoplastie: Einfache osteolytische Metastasen können auch bei Hinterkantenbeteiligung üblicherweise bei entsprechenden Vorsichtsmaßnahmen mit der von uns bevorzugten Shieldkyphoplastie versorgt werden (Abb. 1a und b). Die reine Vertebroplastie erscheint uns in diesen Fällen zu riskant. Mit der Shieldkyphoplastie können wir die Osteolyse monopedikulär mit dem gebogenen Bohrer sehr gut adressieren und das Shield-Implantat genau dort platzieren. Perforationen im Shieldimplantat, aus denen der Zement gerichtet nach ventral austreten kann, stellen die Interdigitation mit der umliegenden Spongiosa sicher, wodurch die Stabilität erhöht wird.
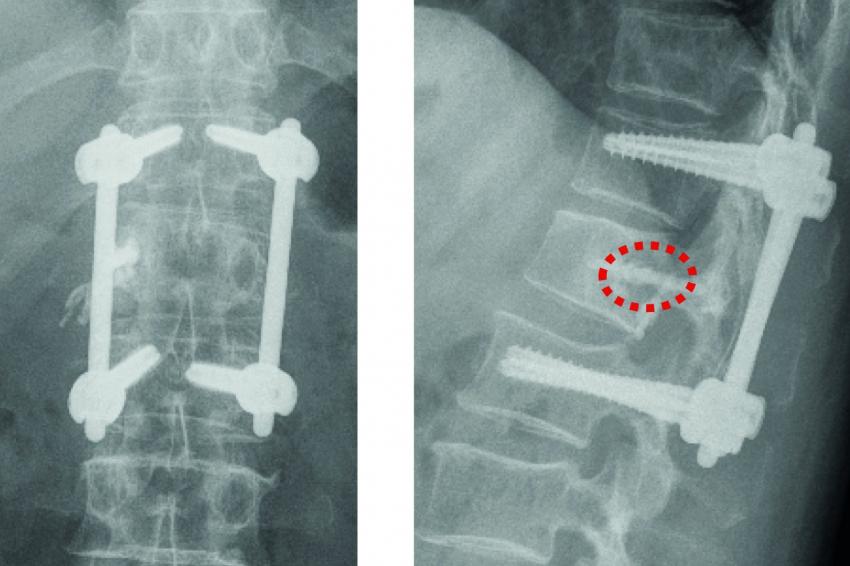
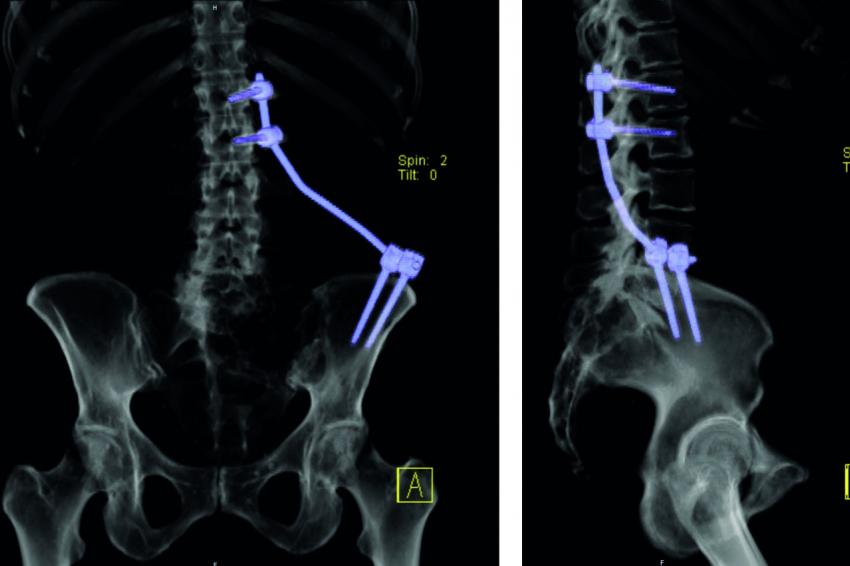
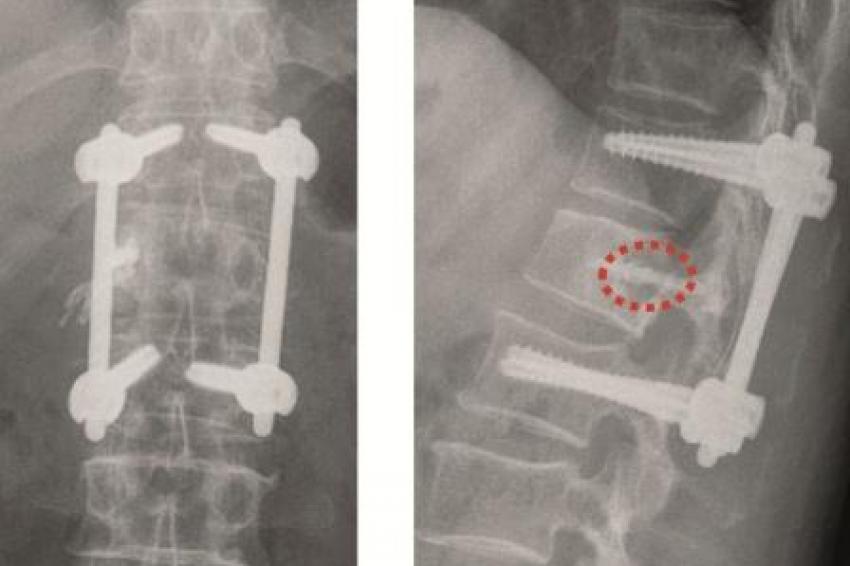
Fixateur interne: Haben die Osteolysen bereits Frakturen verursacht und weisen die betroffenen Wirbelkörper relevante Deformitäten auf, hat sich die perkutane überbrückende Stabilisierung mittels Fixateur interne bewährt (Abb. 2a und b). Der betroffene Wirbel kann ggf. additiv kyphoplastiert werden. Angesichts der sich zumeist anschließenden Radiatio verzichten wir jedoch zumeist darauf. Die Schrauben können je nach Knochenqualität zur Erhöhung der Stabilität wie üblich auch zementaugmentiert werden.
Dekompression: Bereits bestehende oder sich zunehmende entwickelnde neurologische Defizite bedürfen der notfallmäßigen Dekompression und internen überbrückenden Stabilisierung.
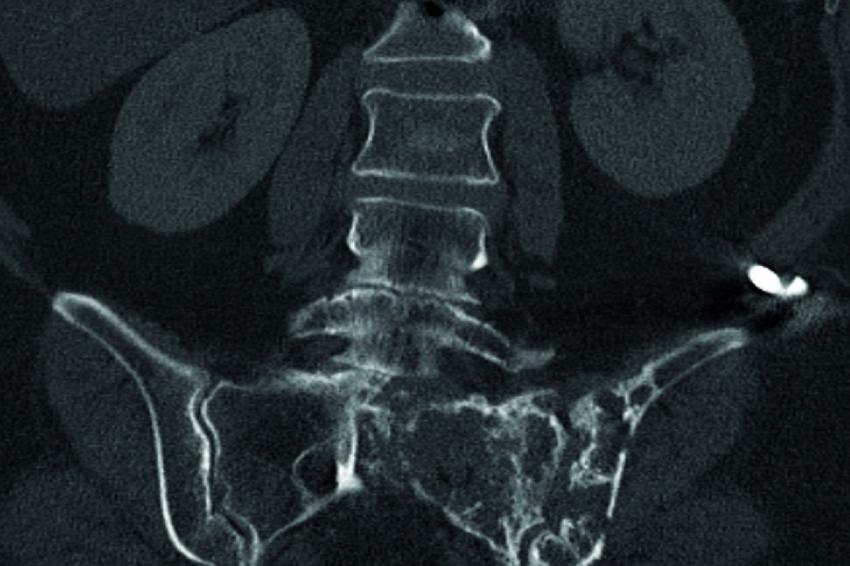
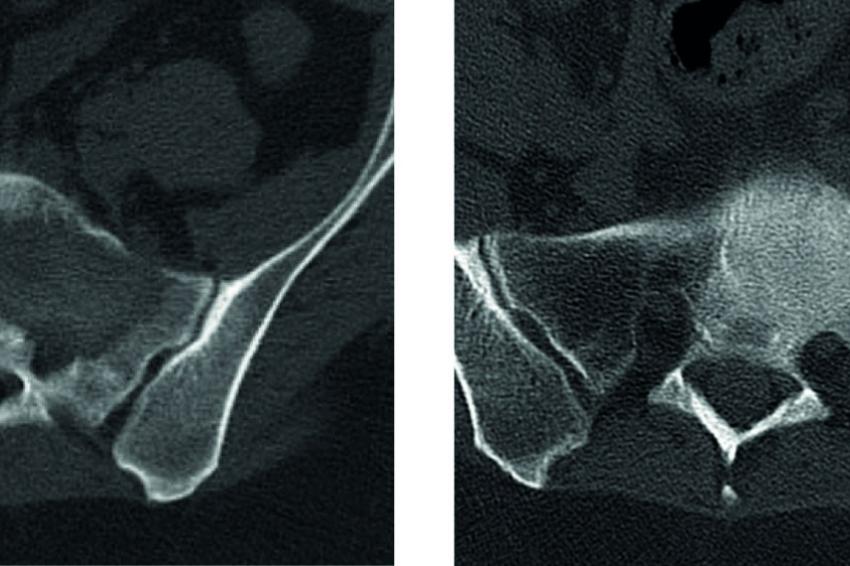
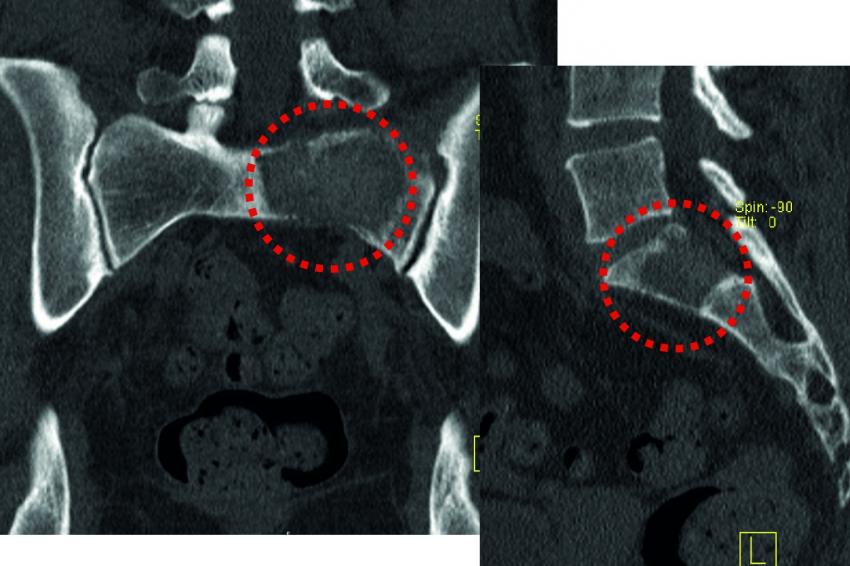
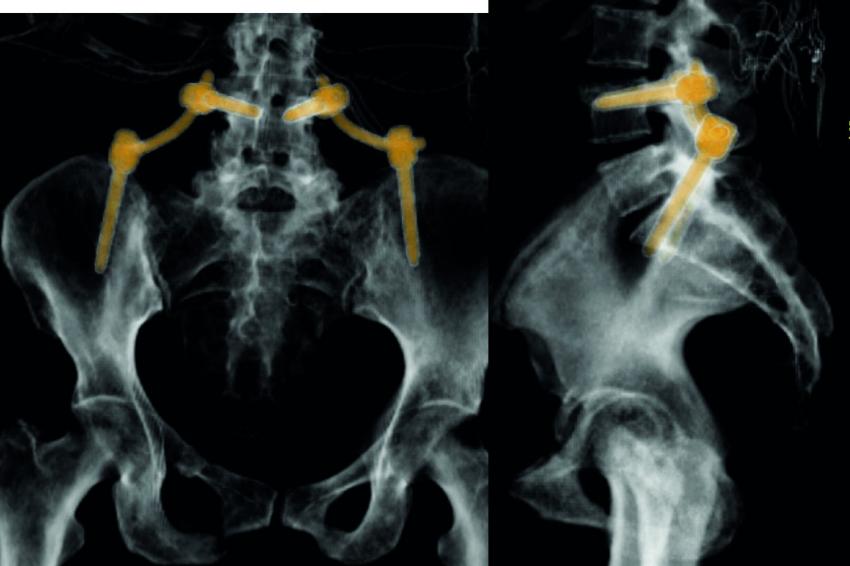
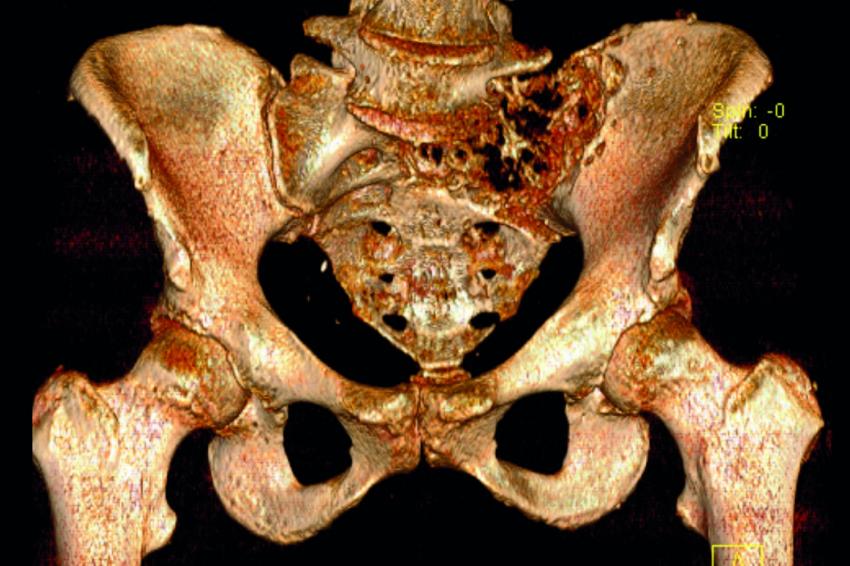
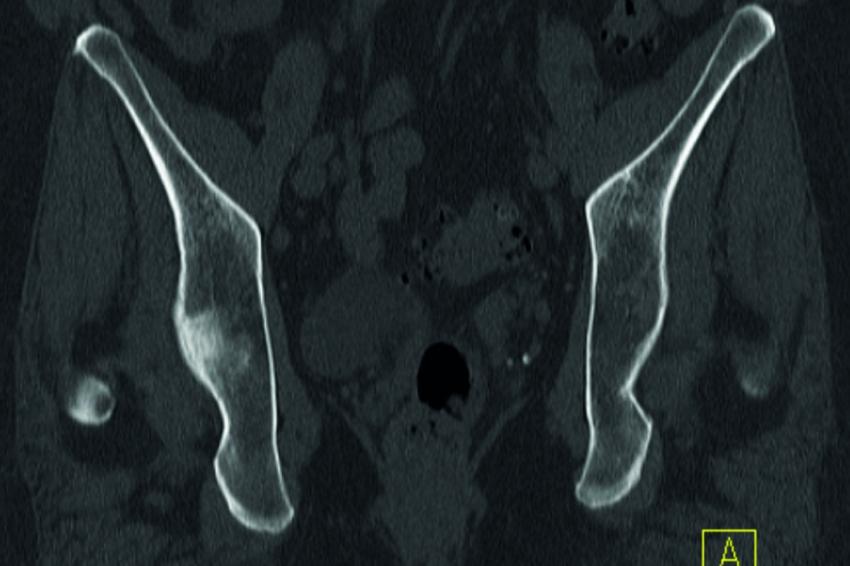
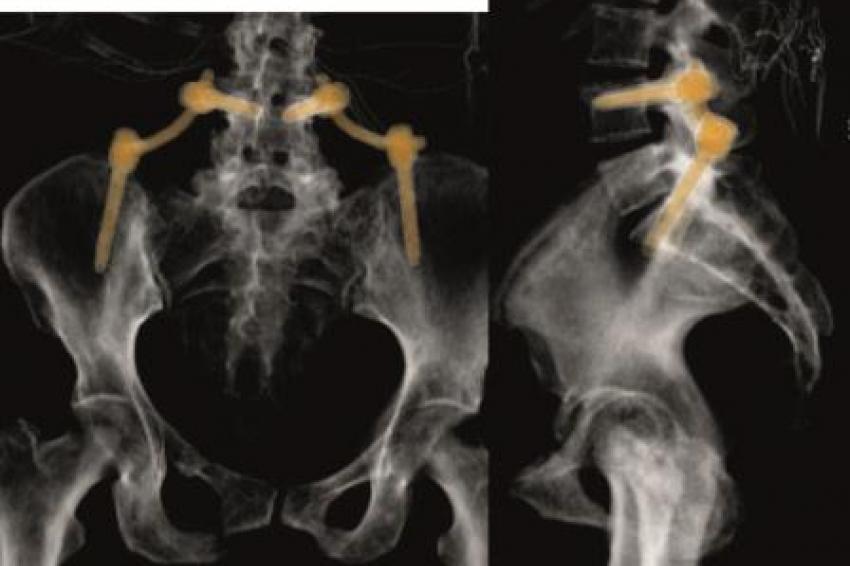
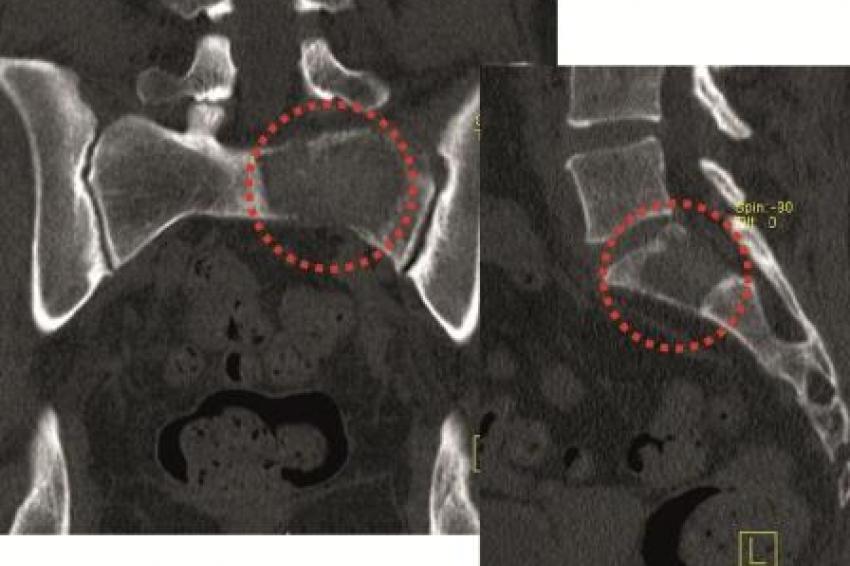
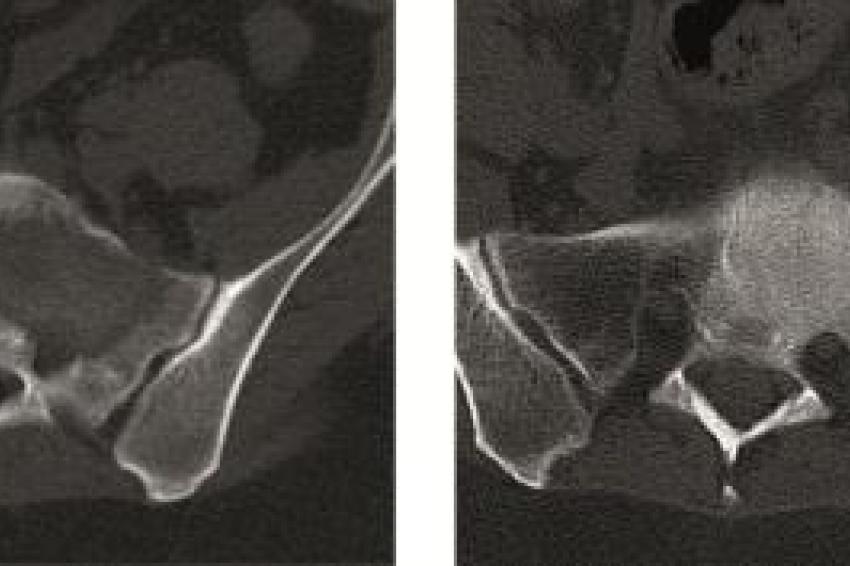
Sakrummetastasen: Stabilitätsgefährdende Metastasen am Sakrum (Abb. 3a) und am hinteren Beckenring werden zumeist mit einer mono- oder bilateralen vertebropelvinen Abstützung versorgt (Abb. 3b). Insbesondere das Os sacrum kann so aus der lasttragenden Kette herausgenommen werden. Vor allem bei Mammakarzinommetastasen kann mit der nachfolgenden Radiatio häufig eine so stabile Rekalzifikation erzielt werden (Abb. 3c), dass mitunter bei Beschwerden über dem Fixateur besonders bei schlanken Patienten eine Metallentfernung erwogen werden kann. Sollte das dorsale Os ileum mit betroffen sein (Abb. 4a) kann bei entsprechenden anatomischen Voraussetzung (Abb. 4b) auch weiter ventral auf den Beckenkamm abgestützt werden (Abb. 4c).
Diskussion
Metastasen am Stammskelett sind ein häufiges Problem. Neben Schmerzen bei pathologischen Frakturen können die daraus resultierende Instabilität wie auch ein kompressives Tumorwachstum die Integrität des Rückenmarks gefährden.
Neben den Notwendigkeiten zur weiteren Diagnostik und Therapie des ursächlichen Tumorleidens stellt sich aus orthopädisch-unfallchirurgischer Sicht die Frage nach den Behandlungsoptionen zur Reduktion der Schmerzen, der Stabilisierung instabiler Abschnitte des Achsenskeletts sowie der Prävention neurologischer Komplikationen. Ziele sind neben der Schmerzreduktion der Erhalt von Mobilität wie auch Kontinenz und damit einer möglichst hohen Lebensqualität. Das große Problem ist angesichts der schwerwiegenden Grunderkrankung die sichere Entscheidung für oder gegen palliative operative Maßnahmen. Es kann nur Ziel sein sowenig wie nötig zu operieren und wenn durch die Maßnahme mit möglichst geringem Aufwand soviel wie möglich für die Lebensqualität des Patienten zu erreichen.
Dass die Dynamik osteolytischer Metastasen schwer abzuschätzen und der Effekt der Radiatio im individuellen Fall nicht sicher vorhersagbar ist erleichtert die Entscheidungsfindung nicht. Die prognostischen Scores von Tomita und Tokuhashi, mit denen abgeschätzt wird welche Maßnahmen bei einer geringen Überlebensprognose als angemessen angesehen werden, werden dem Bedürfnis Betroffener nach einer möglichst hohen und würdevollen Lebensqualität auch in der finalen Lebensphase in unseren Augen nicht gerecht. So werden in Algorithmen einfache (Kyphoplastie) und aufwändigere (dorsale Stabilisierung) als palliative Operationsverfahren undifferenziert unter einem Punkt subsumiert. Auch dekomprimierende Operationen werden dann als nicht mehr indiziert angesehen. Nach dem Tomita-Score wird bei einer mittleren Überlebensrate von unter 6 Monaten nur noch eine supportive Behandlung, aber keine palliative Operation mehr angeraten. Angesichts moderner minimal invasiver Operationsverfahren wie der Kyphoplastie und auch minimal invasiver dorsaler Stabilisierungsverfahren sollte dieses schematisierte Vorgehen überdacht und die Selbstbestimmung des Patienten gefördert werden. Wir favorisieren daher eine umfassende und individuelle Beratung unserer Patienten unter Einbeziehung von Angehörigen. Wir informieren umfassend über alle Aspekte des Tumorleidens und schlagen nach interdisziplinärer Entscheidungsfindung mögliche Operationsverfahren wenn angezeigt unter Berücksichtigung des gegenwärtigen Allgemeinzustandes vor. In dem Gespräch müssen mit dem mündigen Patienten Chancen und Risiken für die einzelnen Therapieoptionen sorgfältig abgewogen werden. Ärztlicherseits müssen der palliative Charakter der Maßnahmen und das Ziel die Lebensqualität zu verbessern bzw. zu erhalten in den Vordergrund gestellt werden. Letztlich muss der Patient die Entscheidung selber treffen.
Fazit
Mit modernen Operationsverfahren wie der Kyphoplastie und minimal invasiv eingebrachten internen Fixateuren können heute mit relativ geringen Risiken instabile osteolytische Metastasen am Stammskelett palliativ stabilisiert werden. Ziel ist die Verbesserung bzw. der Erhalt der Lebensqualität. Die Indikation zur operativen Versorgung, wie auch die Planung der weiteren Behandlung sollte in einer interdisziplinären Tumorkonferenz abgestimmt werden. Die umfassende Beratung soll den Patienten den in die Lage versetzt über das weitere Vorgehen selbstbestimmt zu entscheiden.
Ko-Autoren:
Dr. David Bórquez
Dr. Carl-Alexander Hartmann
Dr. Gudrun Lasek
Dr. Albert Merizian
Jürgen Metz
Prof. Dr. Klaus Peters
Dr. Horst-Dieter Weinhold
Kontakt
Evangelisches Krankenhaus Bergisch Gladbach
Ferrenbergstr. 24
51465 Ferr Bergisch-Gladbach
+49 2202 122 0
+49 2202 122 222