Sind Patienten mit Candida-Sepsis zu retten?
Jede Stunde zählt: so früh und effektiv wie möglich therapieren
Septikämien in der Klinik haben eine besondere Problematik: Zum einen sind systemische Pilzinfektionen besonders bei Intensivpatienten, Säuglingen und Betagten angestiegen; zum anderen ist eine Zunahme von Non-albicans-Spezies und Auftreten von Durchbruchinfektionen unter Azoltherapie festzustellen. Das Ziel muss deshalb eine schnelle und adäquate Therapie sein. Zur Behandlung von Candidämien eignen sich Präparate der neuen Echinocandine. Zu ihnen gehört das Anidulafungin (Ecalta/Pfizer), das als einziges Präparat seiner Substanzklasse nicht über die Leber metabolisiert wird.
Obwohl Candida albicans mit 56% noch immer der häufigste Erreger bei Candidämien in Deutschland ist, hat sich das Spektrum der Pilze in den letzten Jahrzehnten stark verändert. Non-albicans-Stämme wie C. glabrata und C. tropicalis sind auf dem Vormarsch und sprechen immer weniger auf eine Therapie mit Fluconazol an, so Dr. Hans-Peter Lipp, Chefapotheker des Universitätsklinikums Tübingen. Die sog. Tarragona-Strategie (Antibiotikatherapie bei Sepsis) sei daher 1:1 auf die Behandlung von Patienten mit Systemmykosen zu übertragen.
Tarragona-Strategie: hit hard and early
Das Tarragona-Modell setzt eine kalkulierbare pharmakokinetische Sicherheit eines Antimykotikums voraus. Dies ist bei dem Echinocandin Anidulafungin gegeben, und es zeigt zudem Vorteile gegenüber anderen Substanzen dieser Klasse (Caspofungin, Micafungin): Durch höhere Initialdosen wird ein schnelleres steady-state erreicht, und zwar unabhängig von der Nieren- und Leberfunktion des Patienten. Besonders wichtig sei hier, so Lipp, die nicht-hepatische Elimination der Substanz. Als einziges Echinocandin ist bei Anidulafungin daher keine Dosisanpassung bei Patienten mit schwerer Leberinsuffizienz (Child-Pugh C) nötig. Ein weiterer Vorteil besteht darin, dass mit Anidulafungin keine klinisch relevanten Arzneimittelinteraktionen zu erwarten sind.
Hohe Sterblichkeitsrate bei Candidämien
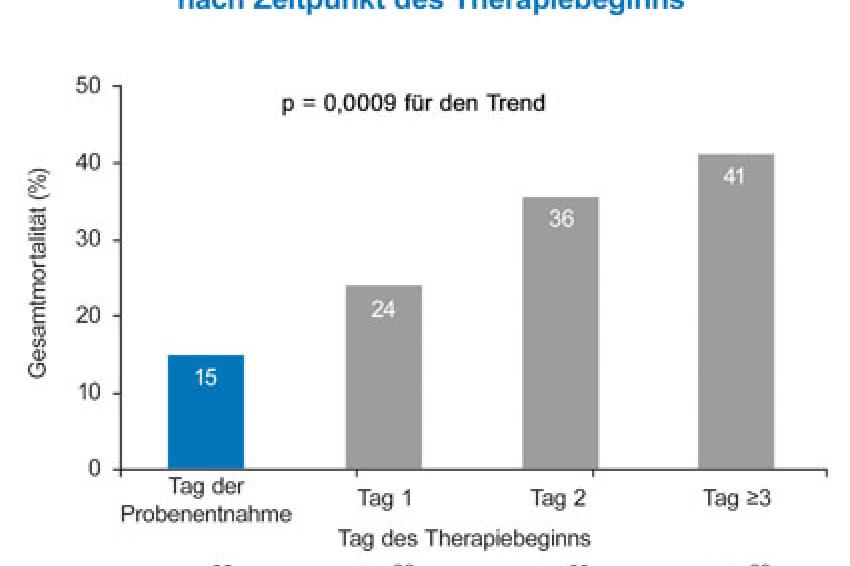
Eine verlässliche und frühe Diagnosestellung bei invasiven Mykosen sei generell schwierig, da die klinische Symptomatik und die radiologischen Befunde weitgehend unspezifisch und die mikrobiologische Diagnostik nur bedingt hilfreich sei, so die Situationsschilderung von Frau Prof. Dr. Dr. Marianne Abele-Horn. Die Schwierigkeit der Diagnose verzögert häufig den Therapiebeginn, wie sie weiter ausführte. Patienten auf Intensivstationen sind besonders durch Candida spp. gefährdet: Die Sterblichkeit bei Candidämien ist mit 25 bis 50% sehr hoch. Eine systemische Pilzinfektion entwickelt sich oft so fulminant und lebensbedrohlich, dass sich die Sterblichkeit innerhalb von 12 bis 24 Stunden vervielfacht! Deshalb ist der rasche Beginn einer adäquaten Therapie entscheidend für die Überlebenschance des Patienten. Marianne Abele-Horn plädierte entschieden dafür, die beste verfügbare Therapie bereits bei Verdacht auf eine Pilzinfektion so früh wie möglich einzusetzen: „hit fast" - nicht „schneckeln".
Sie hält Anidulafungin besonders geeignet für Intensivpatienten: Es ist ausgesprochen gut wirksam, sicher und gut verträglich.
Treiben Patienten mit Candida-Sepsis Kliniken in den Ruin?
Dieser provokanten Frage ging Dr. André Michel, Leiter Stabsstelle für Medizincontrolling, QM und Risikomanagement am Universitätsklinikum Heidelberg, nach. Er nannte diese Patienten „gefühlt-teuer" und zeigte am Beispiel von Ecalta, dass eine antimykotische Therapie unter gesundheitsökonomischen Aspekten kein Kostenproblem für Krankenhäuser darstellen muss. Denn in vielen Kliniken bestehe immer noch der Eindruck, dass solche neuen Medikamente zwar schonend für Leber und Niere, aber toxisch für das Budget seien.
Quelle: 26. Südwestdeutsche Anästhesietage 2009, PK Fa. Pfizer „Adäquate antimykotische Therapie: Vorteile für Patienten und Krankenhaus", 27. November 2009, Mannheim