Immuntherapie vermindert Insulinbedarf bei Typ-1-Diabetes
13.09.2010 -
Diesen Schluss erlaubt die Auswertung einer Studie von Prof. Dr. Anette-Gabriele Ziegler, Leiterin des Instituts für Diabetesforschung am Helmholtz Zentrum München und der Forschergruppe Diabetes der Technischen Universität München, und ihrer Arbeitsgruppe. Als besonders wirksam erwies sich die Behandlung bei Studienteilnehmern im Alter zwischen 12 und 27 Jahren.
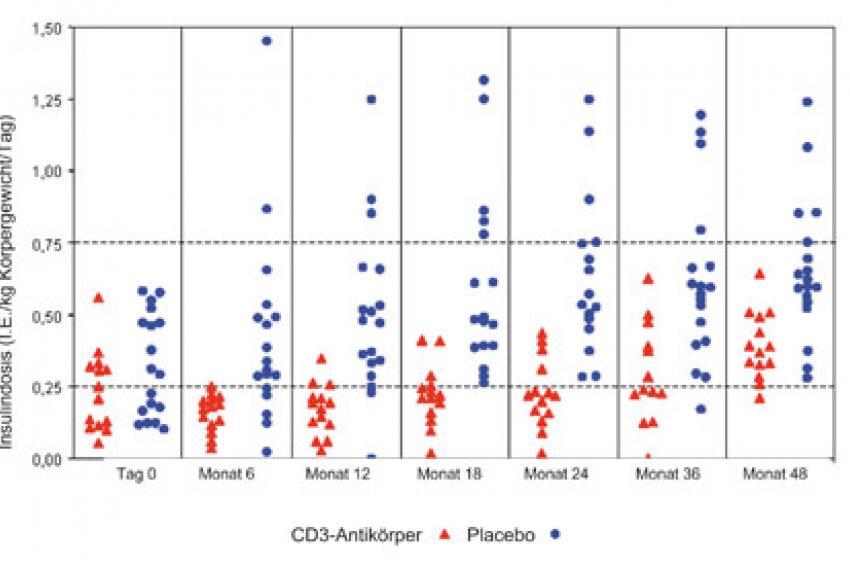
Nach sechstägiger Immuntherapie mit CD3-Antikörpern haben Typ-1-Diabetiker einen verminderten Insulinbedarf, wie eine aktuelle Studie zeigt. Die Insulindosis der Patienten, die den Antikörper erhielten, blieb im Gegensatz zur Placebogruppe ab dem Zeitpunkt der Manifestation stabil. Dieser Effekt konnte bis zu 48 Monate nach Immuntherapie nachgewiesen werden. In der multizentrischen internationalen Studie wurden 80 neu manifestierte Typ-1-Diabetiker untersucht. Eine Hälfte erhielt den CD3-Antikörper, die andere Hälfte ein Placebo. Die Forscher um Prof. Anette-Gabriele Ziegler konnten die neuen Ergebnisse an 33 Patienten aus der Verumgruppe und 31 Patienten aus der Placebogruppe beobachten, die an der 30-monatigen Studie teilnahmen. Die Wirkung der Immuntherapie war besonders in zwei Gruppen signifikant: in der Gruppe im Alter zwischen 12 und 27 Jahren und in der Gruppe mit einer C-Peptid-Sekretion von größer oder gleich der 50. Perzentile zum Zeitpunkt der Manifestation.
Gute Betazellrestfunktion erzeugt bessere Wirkung der Immuntherapie
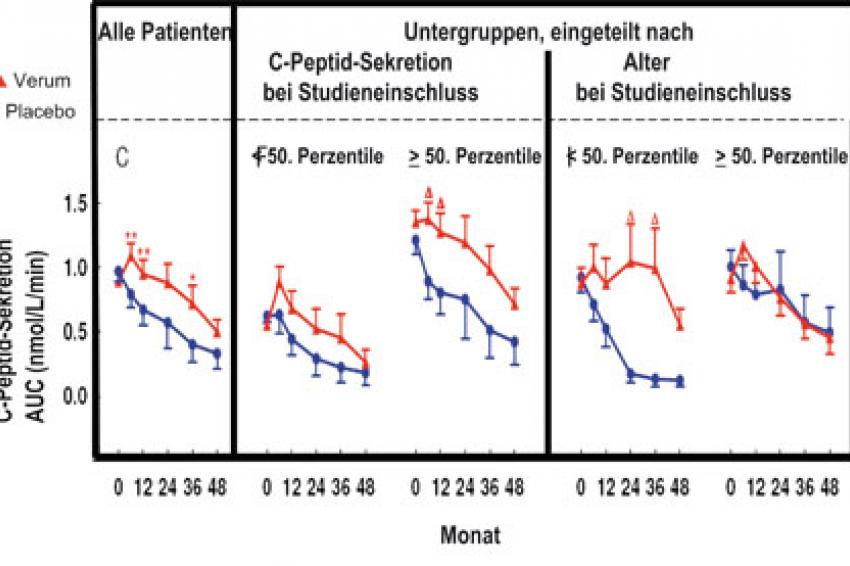
In der Placebosubgruppe, die eine C-Peptid-Sekretion von größer oder gleich der 50. Perzentile bei Erkrankung aufwies, hatte sich der Insulinbedarf nach 24 Monaten mehr als verdoppelt. Bei der korrespondierenden Gruppe mit Immuntherapie hingegen blieb die benötigte Insulindosis gleich oder sank sogar. Im weiteren Verlauf zeigte sich, dass die Verumgruppe mit guter Betazellrestfunktion ebenfalls mehr Insulin benötigte, jedoch war der Insulinbedarf um 64 bis 40% geringer als in der vergleichbaren Placebogruppe. Die Langzeitblutzuckerwerte der gesamten Gruppe zeigen, dass dieses Ergebnis nicht auf einer unangemessenen Insulin-Dosierung, sondern auf einer guten Betazellrestfunktion der behandelten Patienten beruht. Keine Unterschiede in der Insulindosis zwischen der Verumgruppe und der Placebogruppe konnten die Wissenschaftler feststellen, wenn die C-Peptid-Sekretion bei Manifestation unter der 50. Perzentile lag.
Immuntherapie bei jüngeren Patienten effektiver
In der Subgruppe im Alter von 12 bis 27 Jahren mit Immuntherapie war die benötigte Insulindosis zu allen Zeitpunkten (Monat 24, 36 und 48) um bis zu 40% niedriger als in der Placebogruppe. Im Monat 24 nach Beginn der Studie wiesen diese jungen Patienten der Verumgruppe kaum höhere Insulindosen auf als bei Manifestation. Sie verfügten auch über bessere Langzeitblutzuckerwerte. Die Wirkung der Immuntherapie bei den jüngeren Patienten ist bis zum Monat 36 mit dem Erhalt der Betazellrestfunktion assoziiert - die korrespondierende Placebo-Gruppe verlor innerhalb der ersten 24 Monate 80% der Betazellmasse. Im Monat 48 hatten die jungen Patienten unter Antikörpertherapie 50% weniger Betazellmasse, der verbleibende Rest jedoch durchschnittlich immer noch fünf Mal größer als in der vergleichbaren Placebogruppe. Dennoch war dieser Unterschied nicht mehr signifikant. In der jüngeren Gruppe beobachteten die Forscher zudem eine bessere Stoffwechseleinstellung unter Immuntherapie. Einen Erhalt der Betazellrestfunktion in der Subgruppe unter Immuntherapie im Alter von 27 bis 39 Jahren konnten die Wissenschaftler nicht feststellen.
Nebenwirkungen der Immuntherapie
Die Forscher berichten zwei Arten von Nebenwirkungen während der Therapie mit dem CD3-Antikörper. Zum einen traten fieberhafte Symptome auf, die mit Medikamenten sehr gut behandelt werden konnten. Als zweite Nebenwirkung zeigte sich eine vorübergehende Reaktivierung des Epstein-Barr-Virus, die innerhalb von 35 bis 40 Tage nach der Behandlung abklang. In der Untersuchung nach 48 Monaten konnten die Wissenschaftler keine Neuerkrankungen in Verbindung mit dem Epstein-Barr-Virus, wie vermehrte Infektionen, Lymphome oder andere Arten von Krebs, feststellen.
Diskussion der neuen Ergebnisse
Die Studie der Arbeitsgruppe um Prof. Anette-Gabriele Ziegler mit dem CD3-Antikörper zeigt, dass die Immuntherapie einen Anstieg des Insulinbedarfs bei Typ-1-Diabetikern in den ersten Jahren verhindert. Diese Wirkung ist korreliert mit jungem Alter der Patienten und guter Betazellrestfunktion bei Diagnosestellung. Während in der Placebogruppe der jungen Patienten die Insulindosen kontinuierlich stiegen, blieb die benötigte Dosis in der Verumgruppe bis zum Monat 24 konstant. Das lässt vermuten, dass die Antikörpertherapie die Zerstörung der Insulin produzierenden Zellen aufhält. Zukünftig könnte die Behandlung mit einer Inselzelltherapie kombiniert werden und so bei guter Betazellfunktion die Antikörpertherapie zu deren Erhalt eingesetzt werden. Des Weiteren liegt der Gedanke nahe, Studien mit CD3-Antikörpern vor allem für jüngere Patienten zur Verfügung zu stellen. Kinder und junge Erwachsene im Alter von 12 bis 27 Jahren profitieren am meisten von der Therapie. Zugleich erreicht diese Gruppe eine signifikant bessere Stoffwechseleinstellung: Die Hälfte dieser Patienten hatte einen Langzeitblutzuckerwert (HbA1c) von unter 6,5%. Das ist eine gute Voraussetzung, um Langzeitschäden durch Typ-1-Diabetes vorzubeugen.
Kontakt
Städtisches Klinikum München Med. Klinik III/ Diabet. Forschung
Kölner Platz 1
80804 München
+49 89 3068 2591
+49 89 3068 7509