TNFα-Antikörper zur Behandlung von Darmerkrankungen
27.04.2012 -
In Studien hat sich gezeigt, dass Patienten mit chronisch-entzündlichen Darmerkrankungen von einem frühen Einsatz von TNFα-Antikörpern auch in Kombination mit Immunsuppressiva profitieren können. Voraussetzung ist neben einer möglichst genauen Patientenselektion ein regelmäßiges Therapiemonitoring.
Mit den monoklonalen Antikörpern gegen TNFα steht für chronisch-entzündliche Darmerkrankungen (CED) eine Therapieoption zur Verfügung, mit der sich nicht nur eine Remission, sondern häufig auch eine vollständige Abheilung der Darmschleimhaut erreichen lässt.
Inzwischen konnte sowohl für Morbus Crohn als auch für Colitis ulcerosa gezeigt werden, dass der frühe Beginn einer intensiven immunmodulierenden Therapie bei Patienten mit hohem Risiko für einen schweren Krankheitsverlauf sinnvoll sein kann. Es sei jedoch wichtig, die Therapie kontinuierlich zu überwachen und individuell anzupassen, erläuterte Prof. Dr. Axel Dignaß vom Agaplesion Markus-Krankenhaus, Frankfurt, auf einer Presseveranstaltung im Rahmen des TNFα-Forums 2012 in München.
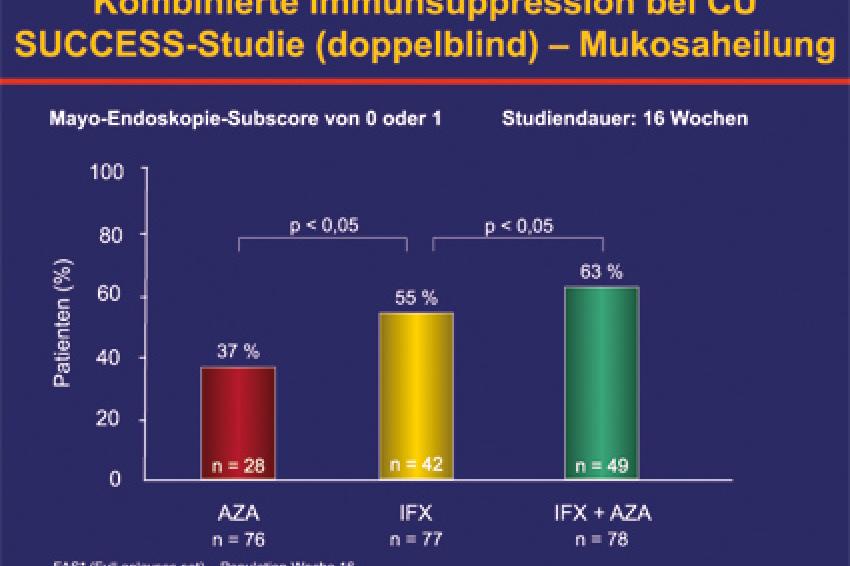
Dass Patienten mit steroidabhängiger oder -refraktärer Colitis ulcerosa von einer frühen und intensiven Therapie profitieren, konnte in der randomisierten, doppelblinden SUCCESS-Studie belegt werden. „Denn Infliximab (Remicade) in Kombination mit Azathioprin war einer alleinigen Therapie mit Azathioprin überlegen", berichtete Dignaß. Nach 16 Wochen befanden sich 40 % der Patienten unter Infliximab plus Azathioprin in steroidfreier Remission, im Vergleich zu 24 % unter Azathioprin und 22 % unter Infliximab. Bezüglich sekundärer Endpunkte, wie klinisches Ansprechen und Mukosaheilung, schnitt auch die Infliximab-Monotherapie signifikant besser ab als Azathioprin.
Frühe immunmodulierende Therapie für Risikopatienten
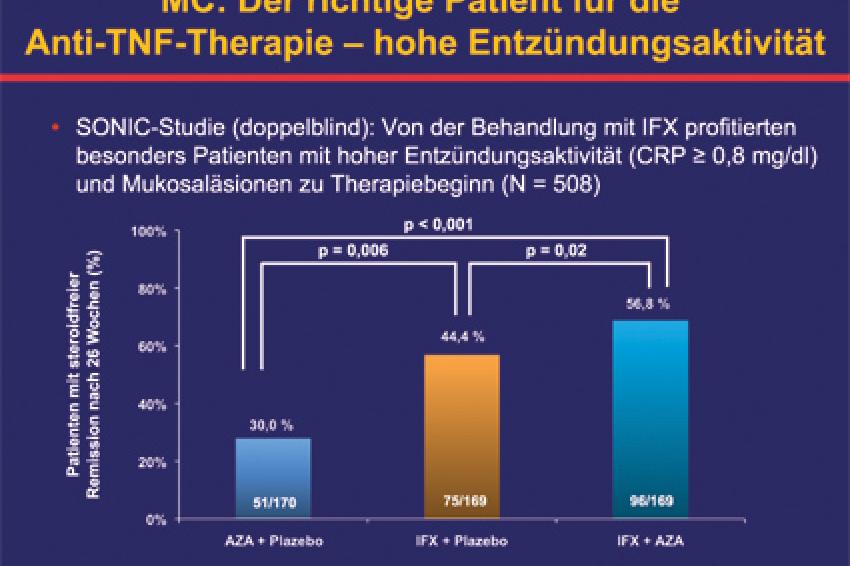
Bei mittelschwerem bis schwerem Morbus Crohn ohne vorherige Immunsuppression war schon zuvor die SONIC-Studie zu ähnlichen Ergebnissen gekommen. Dabei erwiesen sich eine vollständige Mukosaheilung sowie eine steroidfreie Remission in Woche 26 als prognostisch relevant für einen günstigen Langzeitverlauf. Eine Subanalyse lieferte zudem Hinweise für die Patientenselektion. „Am stärksten profitierten jene Patienten, die zu Behandlungsbeginn eine hohe Entzündungsaktivität (CRP ≥ 0,8 mg/dl) und mukosale Läsionen aufwiesen", unterstrich Dignaß. Ein früher Einsatz von TNFα-Inhibitoren sei darüber hinaus sinnvoll, wenn Risikofaktoren für einen komplizierten Verlauf vorlägen. Dazu zählen ein ausgedehnter oder perianaler Befall, Strikturen und ein Gewichtsverlust über 5 kg bei Diagnosestellung, ein Erkrankungsbeginn vor dem 40. Lebensjahr, Steroidbedarf beim ersten Schub sowie tiefe Ulzerationen des Kolons.
Therapie regelmäßig überwachen und individuell anpassen
Als Instrument zur individualiserten Steuerung der TNFα-Inhibitortherapie eigne sich die Überwachung der zirkulierenden Wirkstoffspiegel im Therapieverlauf, erklärte Dignaß. So hat sich gezeigt, dass nachweisbare Wirkstoffspiegel eng mit einer klinischen Remission, niedrigen CRP-Konzentrationen und der Besserung der endoskopischen Befunde korreliert sind. „Bei Therapieversagen ist eine zusätzliche Bestimmung der Antikörper gegen den TNFα-Blocker sinnvoll," so der Experte. Sind beispielsweise beide Spiegel niedrig, kann durch eine Dosiserhöhung oder Verkürzung des Behandlungsintervalls häufig erfolgreich weiterbehandelt werden.
Welche Faktoren bei Morbus-Crohn-Patienten, die unter Infliximab plus Azathioprin für mindesten ein halbes Jahr in stabiler steroidfreier Remission waren, nach Absetzen des TNFα-Blockers auf ein erhöhtes Rezidivrisiko hinweisen, wurde in der STORI-Studie untersucht, in der die Ein-Jahres-Rückfallrate 43,9 % betrug. Identifiziert wurden folgende unabhängige Risikomarker: keine vorherigen Resektionen, männliches Geschlecht, Hämoglobin ≤ 145 g/l, Leukozytenzahl > 6 x 109 pro Liter, hsCRP ≥ 5 mg/l sowie fäkales Calprotectin ≥ 300 µg/g. Bei Vorliegen von maximal zwei dieser Marker betrug das jährliche Rezidivrisiko etwa 15 %. „Wir müssen uns deshalb genau überlegen, bei wem wir die Therapie mit einem TNFα-Blocker beenden", gab Dignaß zu bedenken. Bei 88 % der Patienten mit einem Rückfall erwies sich jedoch eine erneute Behandlung als effektiv und sicher. Infliximab ist als einziges Biologikum auch zur Therapie von Kindern und Jugendlichen mit Morbus Crohn und Colitis ulcerosa zugelassen.
Remicade wurde am 21. Februar von der EMA zugelassen zur Behandlung der schweren aktiven Colitis ulcerosa für Kinder und Jugendliche zwischen sechs und 17 Jahre, die trotz eines vollständigen und adäquaten Therapieregimes mit einem Kortikosteroid und 6- MP oder AZA nicht auf die Therapie angesprochen haben, oder die eine Unverträglichkeit oder Kontraindikationen für solche Therapien aufweisen.
Kontakt
MSD Sharp & Dohme GmbH
Lindenplatz 1
85540 Haar
+49 89 45611 0
+49 89 45611 414